小児の敗血症は重篤な全身感染症、つまり中毒であり、体の免疫システムが細菌性因子に過剰反応して多臓器不全を引き起こし、死に至ることもあります。
9月17日、国立小児病院内科集中治療科のチュー・タン・ソン医師は、微生物には細菌、ウイルス、寄生虫、真菌などが含まれると述べました。症状には、ろれつが回らない、または混乱する、筋肉の震えや筋肉痛、発熱、排尿困難、呼吸困難、倦怠感、皮膚の蒼白または紫色化などがあります。
これは緊急の症状であり、治療結果はお子様がどれだけ早く発見され、治療を受けられるかにかかっています。お子様が感染症にかかっていると疑われる場合、または感染が確認された場合、上記の症状が現れた場合は、すぐに医療機関を受診し、検査と適切な治療を受けてください。
敗血症は良性の発熱性疾患にも共通する症状であるため、親が早期に子供の敗血症に気づくことは困難です。しかし、敗血症は急速に進行し、迅速な治療を行わないとより深刻な合併症を引き起こす可能性があります。
「反応が良い場合は7~14日で回復する可能性があるが、発見と治療が遅れると、子どもが死亡したり、生涯にわたる後遺症に苦しむ可能性がある」とソン医師は述べた。
敗血症の原因は、ウイルス、細菌、真菌、寄生虫などです。そのため、医師は血液培養検査、迅速抗原検査、遺伝子増幅検査などによって診断を下すとともに、肺炎、皮膚・軟部組織感染症、尿路感染症などの感染源を探します。
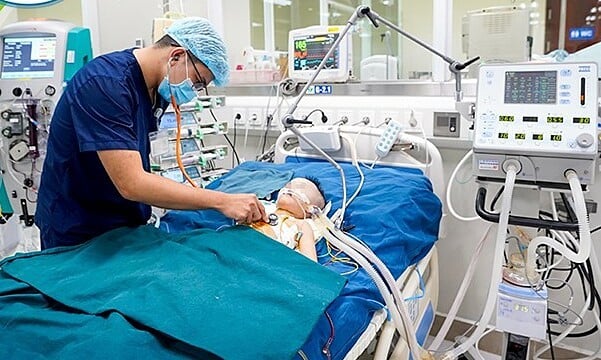
国立小児病院で敗血症の治療を受けています。写真:トラン・ヴィエット
敗血症性ショック
国立小児病院内科集中治療科のレ・ナット・クオン医師は、敗血症性ショックは一般的な疾患であり、多くの患者が極めて重篤な状態で入院していると述べた。早期発見・早期治療が行われなければ、多臓器不全(肝臓、腎臓、血液凝固障害)へと進行する。
敗血症性ショックの治療は、早期発見、適切なタイミングでの抗菌薬投与、人工呼吸器による呼吸蘇生、昇圧剤および心臓補助による循環蘇生が中心となります。さらに、腎不全患者に対する持続的血液濾過補助、重症呼吸不全患者に対する人工心肺(ECMO)の使用、昇圧剤の使用に反応しない循環不全患者に対する積極的な補助策も実施されます。
蘇生治療は大きく進歩しましたが、敗血症性ショックは依然として大きな負担であり、高い死亡率を伴います。世界中で毎年約2,000万人の乳幼児(5歳未満)が敗血症に罹患し、そのうち300万人が死亡していると推定されています。
ル・ンガ
[広告2]
ソースリンク

































![[写真] ファム・ミン・チン首相、建国80周年を記念した国家功績展の開幕式を開催](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/6/23/0c0c37481bc64a9ab31b887dcff81e40)




































































コメント (0)