定期的な検査を受けなかったため、病気は重篤に進行しました。
大動脈は心臓から出て全身に血液を運ぶ太い血管です。大動脈の最初の部分である上行大動脈は、高血圧を運ぶため特に重要です。
 |
| 医師は、危険な健康上の合併症を避けるために、患者は規定どおりに定期的に検査を受けることを推奨しています。 |
胸部大動脈瘤は、血管の一部の壁が通常の直径の 1.5 倍に拡張した状態で、動脈瘤の破裂と血管壁の解離 (血管層が引き裂かれること) という 2 つの危険な合併症のリスクが高まります。
患者を直接治療したトラン・トゥック・カン医師によると、大動脈瘤が早期に発見されれば、綿密な経過観察によって適切な時期に介入することで、突発的な合併症を予防できるという。しかし、ムオンさんのケースは、定期検診を怠ったことの悪影響を示している。
5年前、ムオンさんは健康診断で約47mmの上行大動脈瘤と診断されました。医師は薬を処方し、瘤の進行状況を確認するための定期検診の予約を入れましたが、症状もなく健康状態も安定していたため、安心して定期検診を受けませんでした。
彼女が検査のためにタムアン総合病院を訪れた際、医師は動脈瘤が55mm以上に拡大し、危険域を超えていることを記録しました。さらに、先天性二尖弁(通常は3つの弁から構成されています)も判明しました。
これは、大動脈瘤の原因の 1 つであり、渦状の偏心血流によって血管壁に異常な圧力が生じ、長期にわたる拡張と動脈瘤につながります。
明らかな症状はなかったものの、動脈瘤が大きく、二尖弁と高血圧を伴っていたため、医師は突然の破裂のリスクを防ぐために動脈瘤を置換する手術を処方した。
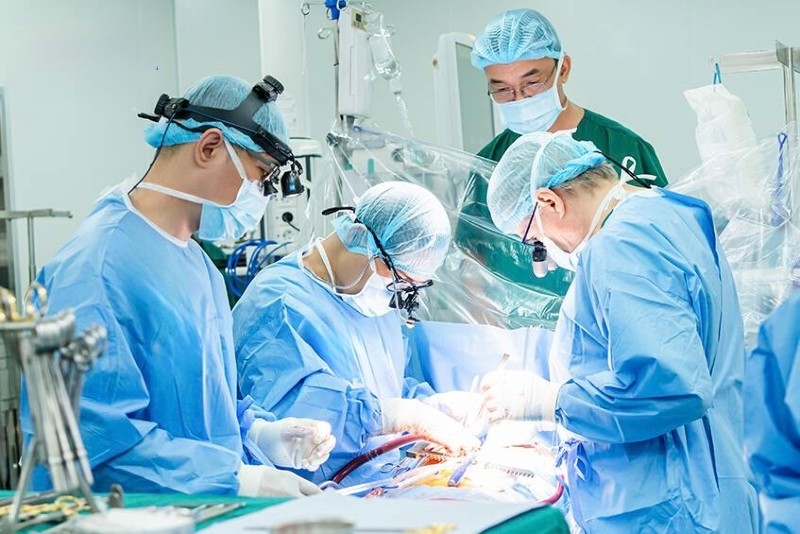
カン医師は、上行大動脈の損傷はステント留置術では治療できず、開胸手術で損傷した血管を人工血管に置換する必要があると説明しました。幸いなことに、ムオンさんの大動脈二尖弁は依然として正常に機能していたため、弁置換術は必要ありませんでした。
手術は順調に進みました。医師は胸部大動脈の動脈瘤を摘出し、心臓弁を温存した上で人工血管に置換しました。手術から6日後、ムオンさんは順調に回復し、切開部は治癒し、心臓機能は安定しました。その後の検査では、移植片は良好に機能し、弁の狭窄や漏れも見られないことが確認されました。
カン医師は、大動脈瘤は深刻な合併症が起こるまで何年も何の症状も出ず、静かに進行する病気だと警告している。
高血圧、糖尿病、脂質異常症、喫煙歴のある人、またはマルファン症候群や大動脈二尖弁奇形などの遺伝性疾患の家族歴がある人は、早期発見と適切な治療のために定期的な心血管検査を受ける必要があります。
甲状腺治療に漢方薬を使用することによる合併症
Hさん(56歳、ブンタウ在住)は、甲状腺腫の治療に長年、葉を塗ったり、伝統的な薬を服用したりしていましたが、突然、腫瘍が縦隔に落ちて気管を圧迫し、命が脅かされていることに気付きました。
VTHさんは20年前に首に腫瘍を発見しました。医師からはすぐに手術を受けるよう勧められましたが、手術によって合併症、特に声を失うことや命の危険が生じることを恐れ、手術を拒否しました。
Hさんは長年、伝統医学による治療に励んでいました。週に2回、ブンタウからビントゥアンまでバスで漢方薬をもらいに行きました。1回の治療費は最大500万ドンにも上りました。半年経っても効果が見られなかったため、彼女はドンタップに通い、漢方医に葉を塗ってもらい、「腫瘍が溶ける」ことを期待しました。ところが、薬を塗ってわずか30分で、首にひどい火傷と水ぶくれができ、治癒するまでに1ヶ月以上の治療を要し、黒い傷跡が残りました。
首の腫瘍が感じられなくなった時、Hさんは手術なしで治ったと喜びました。しかし、病院でCTスキャンの結果を見て、彼女はめまいを感じました。腫瘍は消えるどころか、心臓、気管、大血管、食道といった重要な臓器が収まっている胸の真ん中の空洞、縦隔の奥深くまで沈んでいたのです。
腫瘍はほぼ手のひらほどの長さ(約12cm)で気管を圧迫し、Hさんは横になるたびに喘鳴を感じていました。ホーチミン市タムアン総合病院の腫瘍専門医であるCKIIドアン・ミン・チョン師によると、これは縦隔甲状腺腫であり、迅速な介入がなければ非常に危険な状態になるとのことです。
「重力、吸入時の胸部の陰圧、気管が短い、首が太い、首の筋肉が強いなど、多くの機械的要因により、甲状腺腫は消えず、成長を続け、縦隔に落ちていきます」とトロン医師は説明した。
腫瘍が縦隔の奥深くまで転移しているため、従来の頸部切開による腫瘍へのアクセスと摘出は極めて困難です。適切な処置が行われない場合、胸骨を切開して腫瘍を摘出せざるを得なくなります。これは侵襲性の高い手術であり、激しい痛み、高い出血リスク、神経損傷、術後感染症、そして長い回復期間を伴います。
専門家によると、縦隔甲状腺腫は甲状腺腫症例全体の約3%~20%を占め、50歳以上の女性に多く見られます。
ほとんどの腫瘍は良性ですが、腫瘍が大きくなると気管、食道、縦隔の血管を圧迫し、呼吸困難、嚥下困難、声変わり、さらには迅速な治療を行わないと急性呼吸不全を引き起こす可能性があります。
手術は最も効果的な治療法であり、腫瘍を完全に除去し、症状を大幅に改善するのに役立ちます。
ドアン・ミン・チョン医師は、葉を塗ったり、伝統医学や伝統薬を服用したりすることで甲状腺腫が軽減するという医学的証拠は現時点ではないと警告しています。多くの患者は、甲状腺腫が感じられなくなった時点で病気が治ったと考えますが、実際にはHさんの場合のように、甲状腺腫が胸部に移動している可能性があります。
誤った治療は、費用と労力がかかるだけでなく、病状を悪化させ、危険な合併症を引き起こす可能性があります。甲状腺腫が大きすぎると、手術はより困難になり、リスクも高まる可能性があります。
食道にまれな憩室がある女性
66歳のホアンさんは、食道に稀なツェンカー憩室があるため、長年口臭に悩まされてきました。食物の停滞を引き起こす2.5~3cmの憩室は、最新の低侵襲内視鏡手術によって医師によって無事に除去されました。
消化器専門医のド・ミン・フン医師によると、ゼンカー憩室は食道粘膜が筋肉の弱い部分から膨らんでできる小さな袋状のもので、通常は咽頭と食道の接合部にできる。
これは非常にまれな疾患で、人口のわずか0.01~0.11%にしか発症しません。良性ではあるものの、憩室は多くの厄介な症状を引き起こし、迅速に治療しないと危険な合併症を引き起こす可能性があります。
3年前、ホアンさんは定期的な内視鏡検査中に、偶然ゼンカー憩室を発見しました。痛みはなかったものの、憩室の中で食べ物が停滞し腐敗するため、口臭が発生していました。数ヶ月ごとに内視鏡検査を受け、残った食べ物を除去しなければならず、日常生活に支障をきたしていました。
最近、憩室は徐々に大きくなり、3cmに達し、嚥下困難、誤嚥性肺炎、食物の窒息などの合併症のリスクが高まったため、根治的治療のために入院することを決意しました。
ド・ミン・フン医師は憩室の位置、大きさ、周囲の臓器との解剖学的関係を正確に判断するため、1,975枚のスライスによる胸部コンピューター断層撮影(CT)スキャンを指示した。
検査の結果、憩室は頸部食道の左側、輪状軟骨の直下に位置し、大きさは3cm、境界明瞭で、周囲の脂肪組織や組織への浸潤は見られないことが分かりました。良好な所見が得られたことから、患者は最新の技術を用いた柔軟なチューブを用いた経口内視鏡手術を受けることになりました。
これまで、ゼンカー憩室の除去は、通常、開腹手術または硬性腹腔鏡手術によって行われていましたが、これらは侵襲性が高い方法であるため、術後の痛みが生じ、長い回復期間を要しました。
現在、第三空間内視鏡技術は新たな進歩です。医師は粘膜下にトンネルを作成し、憩室が形成されている輪状咽頭筋に接近し、クリップで切開して閉じます。この方法は、良好なコントロールに役立ち、傷跡を残さず、痛みを軽減し、合併症が少なく、患者の回復も早いです。
内視鏡検査の結果、医師は上歯列弓から15cmの位置に憩室を発見しました。憩室粘膜と食道の間に空洞を作製した後、メスを用いて憩室を形成していた筋層を切開し、開口部を5つのクリップで閉じました。手術全体は順調に進み、合併症はありませんでした。
手術後、ホアンさんは痛みもなく、普通に歩くことができ、わずか1日で退院しました。最初の1週間は、手術部位への刺激を避けるため、流動食を摂取します。その後すぐに通常の活動に復帰できる見込みです。
ゼンカー憩室はゆっくりと進行する病気で、初期段階では明らかな症状が現れないことが多いです。
大きくなると、嚥下困難、喉の詰まり感、慢性咳嗽、食事中の窒息、さらには肺炎や潰瘍、憩室穿孔などの症状が現れることがあります。この病気は主に60歳以上の男性に発症し、アジアよりも欧米諸国で多く見られます。
ゼンカー憩室の形成原因は、輪状咽頭筋の機能不全と先天性または後天性の解剖学的弱さの組み合わせに関係しており、粘膜が押し出されて袋状になります。
この病気は完全に予防することはできないため、医師は、特に高齢者は早期に発見して治療し、不幸な合併症を避けるために定期的に健康診断を受けることを推奨しています。
出典: https://baodautu.vn/tin-moi-y-te-ngay-107-benh-dien-bien-nang-vi-khong-tai-kham-dinh-ky-d327718.html







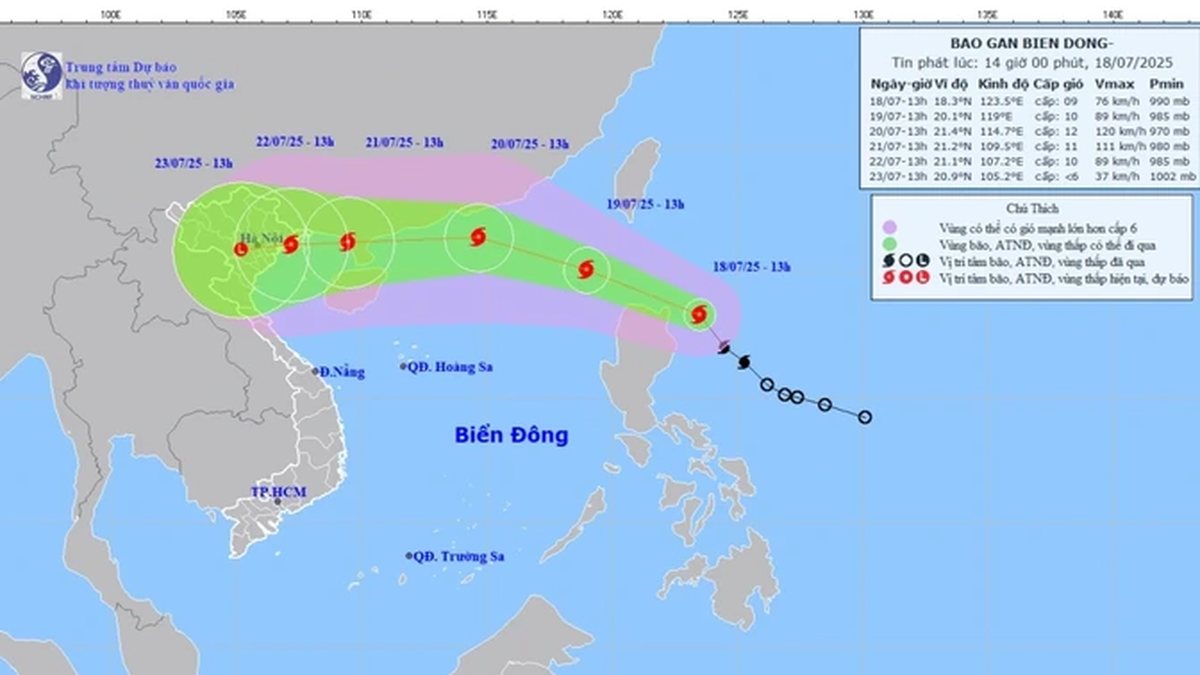





















































































![[インフォグラフィック] 2025年には47の製品が国家OCOPを達成する](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/7/16/5d672398b0744db3ab920e05db8e5b7d)





コメント (0)