10月14日の医療ニュース:検疫を強化し、国境ゲートからのマールブルグ症例の侵入を防ぐ
保健省は、関係機関に対し、国境ゲートの管轄機関と地方保健機関の参加と調整のもと、各国境ゲートにおけるマールブルグ病の流行状況に対応する計画を立てるよう要請した。
検疫を強化し、国境ゲートからのマールブルグ症例の侵入を防ぐ
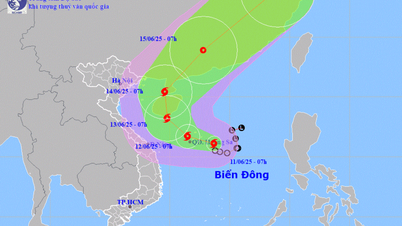
保健省予防医学局によると、感染症監視システムの情報によれば、2024年9月末以降、ルワンダ(アフリカ)でこの国で初めてのマールブルグ病の症例が記録された。
 |
| 保健省は、関係機関に対し、国境ゲートの管轄機関と地方保健機関の参加と調整のもと、各国境ゲートにおけるマールブルグ病の流行状況に対応する計画を立てるよう要請した。 |
10月10日現在、当局は国内30地区のうち7地区で合計58件の感染(うち死亡者13人)を記録しており、感染者の約70%は医療従事者だった。
マールブルグ病は、マールブルグウイルスによって引き起こされる危険な感染症です。このウイルスは動物からヒトに感染し、体の多くの部位に重度の出血を引き起こします。感染力が非常に強く、死亡率も高く(50%から88%に及ぶこともあります)、
現在、この病気に対するワクチンや特効薬はありません。この病気は、我が国の感染症予防法においてA群に分類されています。
予防医学局によると、米国、中国、韓国など一部の国はマールブルグ病の侵入を抑制するため国境検問所での医療措置を強化している。
我が国に侵入するマールブルグ病の流行を積極的に監視、検知、抑制するため、予防医学局は、パスツール衛生疫学研究所、国際健康検疫センター、医療検疫活動を行っている省および市の疾病管理センターに緊急文書を送付し、マールブルグ病の症例が記録されている国/地域に関する最新情報の提供を要請し、これらの地域から我が国の国境ゲートを通過して入国、通過、輸入する医療検疫対象者を強化、積極的に綿密に監視するよう求めました。
医療従事者への感染および地域社会への感染拡大を防止するため、役員、従業員、感染の疑いのある患者と接触した人々に対する個人防護措置を徹底します。
各部隊は、国境ゲートで感染の疑いのある患者や感染者のための部屋や一時的な隔離区域を準備する必要があり(必要な場合)、感染が発生した場合にすぐに使用できるように機器、化学薬品、医薬品を準備しておく必要があります。
同時に、マールブルグ病の監視と制御における医療検疫官の能力を向上させるための訓練を実施し、感染の予防と制御に留意します。
国境ゲートにおいて、乗客や国民に対し、予防措置、特にベトナム入国日から21日以内にマールブルグ病に関連する症状や疫学的要因を発見した場合は直ちに医療機関に通知する必要性について、引き続き周知徹底を図る。
国境ゲートの管轄当局と現地の保健機関の参加と調整を得て、各国境ゲートにおけるマールブルグ病の流行状況に対応するための緊急時対応計画を見直し、更新する。これには、随伴する医療スタッフ、感染の疑いのある人や感染者の移動手段、ケアや治療を受けられる医療施設への配慮が含まれる。
衛生疫学研究所/パスツールは、地方自治体に対し、監視および予防措置、サンプルの採取、検体の安全な輸送に関する指導、訓練、支援を提供するとともに、マールブルグ病の確定診断のために地方自治体から検体を受け付けています。
引き続き、検査能力を強化し、マールブルグ病を診断するとともに、地域で疑い例や感染例が記録された場合に対応できるよう、各部隊の迅速対応チームを見直し、強化します。
医療専門家によると、マールブルグウイルスは感染した動物の体液との直接接触を通じて動物から人間に感染する可能性がある。
さらに、ウイルスは感染者の血液や分泌物、あるいは汚染された表面との直接接触を通じて人から人へと伝染します。
潜伏期間は2日から21日で、高熱、悪寒、激しい頭痛、筋肉痛から始まります。発症後約5日目には、斑状丘疹状の発疹が現れることがあります。特に体幹(胸部、背部、腹部)に顕著で、吐き気、嘔吐、胸痛、咽頭痛、腹痛、下痢などの症状が現れることがあります。
症状は次第に重くなり、黄疸、膵炎、重度の体重減少、せん妄、ショック、肝不全、大量出血、多臓器不全などが生じることがあります。
この病気は他の感染症(マラリア、腸チフス、エボラ出血熱など)と症状が類似しているため、臨床診断は困難です。また、死亡率も高く(過去の流行では24~88%と記録されています)、
専門家によると、流行を防ぐためには、病院は疫学的履歴と臨床症状を利用して、ベトナムに入国する症例を早期に発見する対策を講じる必要がある。
ホーチミン市:マールブルグ病が侵入するリスクは高くありませんが、発生する可能性はあります。
世界保健機関は、マールブルグ病が世界的に蔓延するリスクは低いと評価しており、ルワンダで発生が続いていることを考慮して、同国への渡航や貿易の制限を課さないよう勧告している。
ホーチミン市保健局の担当者によると、マールブルグ病がホーチミン市に持ち込まれるリスクは高くないものの、発生する可能性は依然としてあるとのことです。航空便に関しては、直行便はなく、入国者は出発前に検査を受けるため、ホーチミン市への入国リスクは非常に低いとされています。
海上進出の可能性は非常に低く、ルワンダにはキガリに海上港が 1 つあるだけで、2023 年 1 月から 2024 年 9 月 30 日までの船舶到着データによると、この海上港から直接出航する船舶はありません。
さらに、アフリカからホーチミン市までの海上輸送には通常25~40日かかり、これはマールブルグ病の最長潜伏期間(21日)よりも長い。
WHOは世界レベルではこの流行のリスクは低いと評価しているが、韓国、中国、米国など一部の国も、病気の侵入を抑制するために国境での医療措置を強化している。
2024年10月11日、ベトナム保健省予防医学局も国境ゲートにおける疾病管理措置の実施を指示する文書を発行しました。保健省は市疾病管理センターに対し、特にルワンダ関連航空便の乗客の監視を厳格に実施するよう指示しました。
ホーチミン市保健局は、世界中で絶えず変化する流行状況に直面し、MVDおよび世界の他の新興感染症に関する情報の更新を増やすなどの対策を積極的に実施しています。
保健省の指導に従って流行地域から入国する人々の監視を強化し、輸入症例が検出された場合に介入する準備を整え、マールブルグウイルス感染の危険因子と個人が講じることができる予防措置に関する意識を高めることは、ヒトへの感染を減らす効果的な方法です。
流行地域への不要不急の渡航は控えるべきです。流行地域への渡航歴のある方は、感染が疑われる症状が現れた場合は、速やかに医療機関を受診し、流行地域への渡航歴を医療従事者に正確に伝えることで、迅速な診断・治療と感染拡大の抑制に努めてください。
ホーチミン市保健局は、WHOとベトナム保健省から公式情報が得られ次第、引き続き監視し、情報を提供していく予定です。
市保健局は、パニックや不安を引き起こす未検証の情報を避けるため、公式ソースに掲載された伝染病に関する情報を参照し、引用元を明記するよう(再掲載する場合は)呼びかけている。
巨大血管腫の摘出手術で少女の足を救う
血管腫瘍は少女の腹腔内に長年存在し、脊髄を圧迫して両足の感覚を失わせ、腫瘍を外科的に除去しなければ永久麻痺になる危険性があった。
4年前、リンさん(15歳、ゲアン省在住)は、腰椎の隣の領域に血管奇形があり、血管腫を形成していると診断されました。大病院で4回の硬化療法を受けた結果、腫瘍の体積は減少し、破裂による出血のリスクはなくなりました。ここ2ヶ月、リンさんは下腹部に張りを感じることが多く、足はしびれて動かすことができません。彼女は検査のためにタムアン病院に搬送されました。
患者は左足の著しい衰弱と激しい痛みを訴え、歩行もほぼ不可能な状態で入院した。臨床検査の結果、脊柱管内に10×5×3cmと4.5×1×1cmの腫瘍が2つ、腸腰筋内に10×12cmの腫瘍が1つ認められた。腫瘍は腎臓の下、結腸の後ろ、脊椎の左側に隣接する後腹膜腔に位置していた。
腫瘍の一部は脊柱管に転移し、脊髄を圧迫して患者の左脚の筋力が徐々に低下しました。さらに、腫瘍は腸腰筋を前方に押し出し、左腎臓を後方に押し戻し、尿管と結腸を移動させていました。腫瘍を迅速に外科的に切除しなければ、患者が永久麻痺に陥るリスクは非常に高かったのです。
画像診断、脳神経外科、胸部血管外科、血管介入、泌尿器科を専門とする医師が相談し、血管腫を治療するための最も効果的な解決策を見つけました。
1回の手術で腫瘍全体を摘出することは不可能と判断し、チームは2回の大手術を行うことを決定した。まず、脊柱管内で神経を圧迫している血管腫の一部を解放して患者の歩行能力を改善し、次に後腹膜腔内に残っている大きな腫瘍を摘出することである。
2つの大手術を成功させるため、医師は腫瘍塞栓術を実施しました。CT画像は腫瘍に栄養を送る血管を正確に特定するのに役立ち、医師はこれらの枝を塞栓術で塞栓することで血液が腫瘍に到達するのを防ぎ、腫瘍を縮小させるとともに、手術中の失血リスクを軽減します。
翌日、医師と外科チームは、K.Zeiss Kinevo 900 顕微鏡と大型 3D 画像を活用して背中を切開し、脊柱管に広がった 2 つの腫瘍を完全に除去しました。
病変の画像はブドウの房に似ており、それぞれの果実の構造は、内部に血液が充満した毛細血管をイメージしています。手術後、患者の脚のしびれと脱力の症状は著しく改善しました。リンさんは介助があれば歩行可能です。病理学的検査の結果、海綿状血管腫と診断されました。
1週間後、ホーチミン市タムアン総合病院心臓血管センター心臓血管・胸部外科部長のグエン・アン・ズン医師と彼のチームは2回目の手術を行い、左脇腹を切開して残った腫瘍を周囲の組織から分離した。
手術中、医師は(過剰な血管増殖による腫瘍形成による)大量出血や周辺臓器への損傷のリスクに直面します。最悪のシナリオは、左腎臓に付着した血管腫が分離できない場合、左腎臓を摘出しなければならないことです。
リスクを回避するため、医師は手術前にCT画像を綿密に検査し、腫瘍の正確な位置と圧迫レベルを特定しました。さらに、腫瘍は大きくても他の臓器とあまり密着しておらず、境界も確認されていました。そのおかげで、チームは3時間後に血管腫全体を摘出することができ、腎臓、結腸、尿管、大動脈を長期的な圧迫から解放することができました。
手術の翌日、リンさんは腹痛がなくなり、食欲も旺盛になり、歩行能力を完全に回復させるための理学療法の指示を受けました。1週間後、リンさんは両足の可動域が4/5まで回復し、健康な状態で退院しました。
海綿状血管腫は血管奇形の一種です(他の種類には、動静脈奇形、硬膜動静脈瘻、進行性静脈奇形、毛細血管拡張症などがあります)。海綿状血管腫は、血液が充満した血管の異常な塊です。
腫瘍は大きくなる可能性がありますが、癌性ではなく、体の他の部位に転移することはありません。海綿状血管腫の多くは両大脳半球に発生し、後頭蓋窩や脳幹に発生することもありますが、リンさんのように脊髄や腹腔内に発生することはまれです。
医師によると、海綿状血管腫を発症するリスクは誰にでもあるそうです。しかし、この病気には遺伝的要因があるため、片方の親がこの病気にかかっている場合、生まれた子供がこの病気を発症するリスクは50%です。
海綿状血管腫の患者さんは、医師の指示に従い、健康的なライフスタイルを維持することで、全体的な健康状態を改善し、合併症を最小限に抑える必要があります。手術後の患者さんは、早期回復のために理学療法や言語療法などを組み合わせる必要がある場合があります。
































































































コメント (0)