បន្ទាប់ពីបានពិគ្រោះយោបល់ និងឯកភាពលើផែនការមួយរយៈ មន្ទីរពេទ្យទូទៅ Duc Giang បានធ្វើការវះកាត់ចំនួនពីរក្នុងពេលដំណាលគ្នាគឺ យកក្រលៀនពីម្ចាស់ជំនួយដែលនៅមានជីវិត ហើយប្តូរទៅអ្នកជម្ងឺខ្សោយតម្រងនោម ដែលរស់នៅជាមួយម៉ាស៊ីនលាងឈាមអស់រយៈពេល 10 ឆ្នាំ។
យោងតាមលោកវេជ្ជបណ្ឌិត Nguyen Cong Hieu អនុប្រធាននាយកដ្ឋានរោគប្រមាត់ និងប្រព័ន្ធទឹកនោម ការវះកាត់ប្តូរតម្រងនោមជាពិសេស និងការប្តូរសរីរាង្គជាទូទៅគឺជាបច្ចេកទេសដ៏លំបាក។ បញ្ហាប្រឈមមិនត្រឹមតែមកពីដំណើរការប្រមូលផល និងស្ទូងប៉ុណ្ណោះទេ ប៉ុន្តែក៏មកពីរយៈពេលនៃការស្តារឡើងវិញក្រោយការស្ទូងសម្រាប់អ្នកទទួលផងដែរ។

ដើម្បីច្រូតកាត់ និងប្តូរសរីរាង្គក្នុងពេលដំណាលគ្នា បុគ្គលិករាប់សិបនាក់នៅក្នុងមុខតំណែងផ្សេងៗគ្នាត្រូវតែសម្របសម្រួលដូចជា "ឧបករណ៍" ។
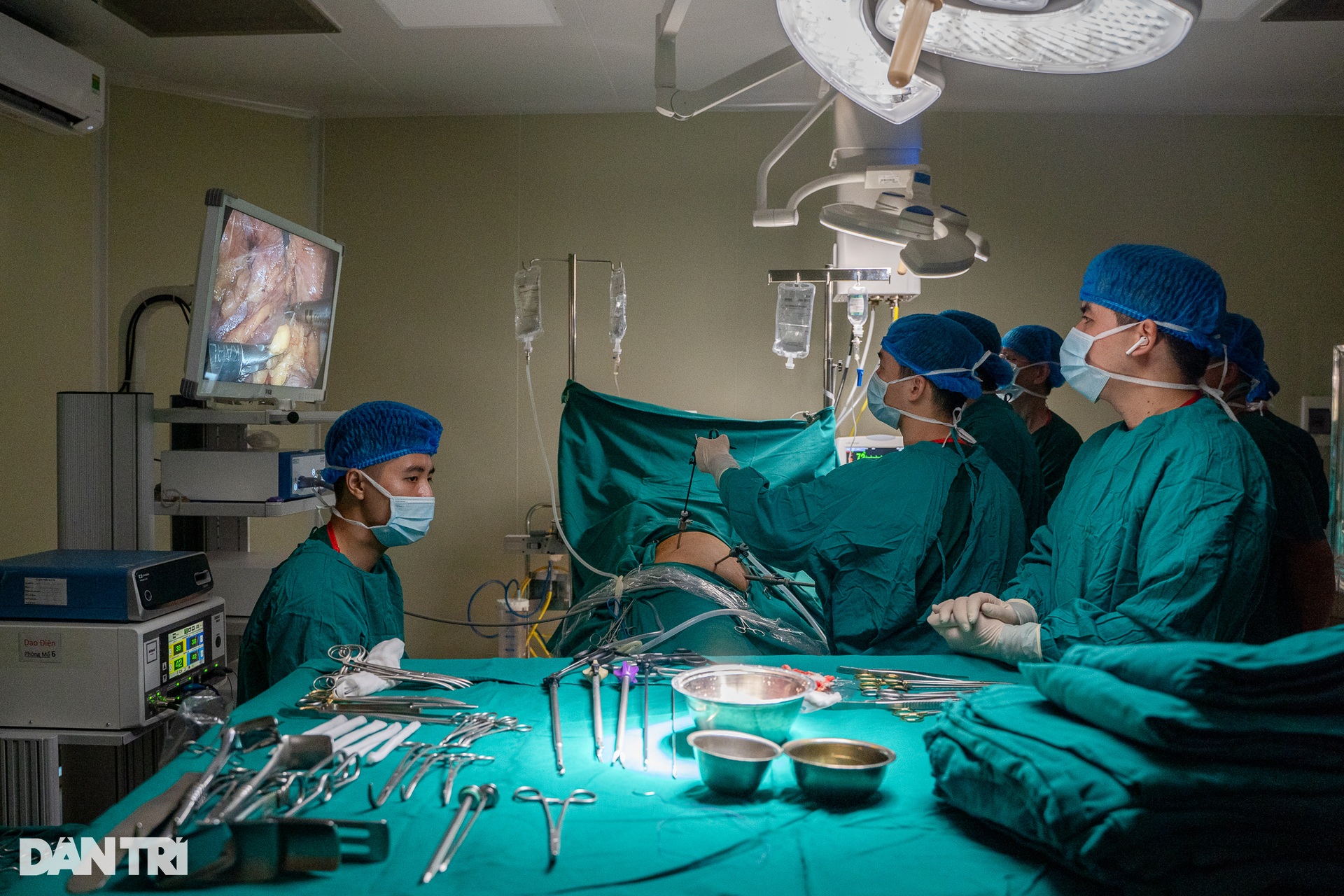
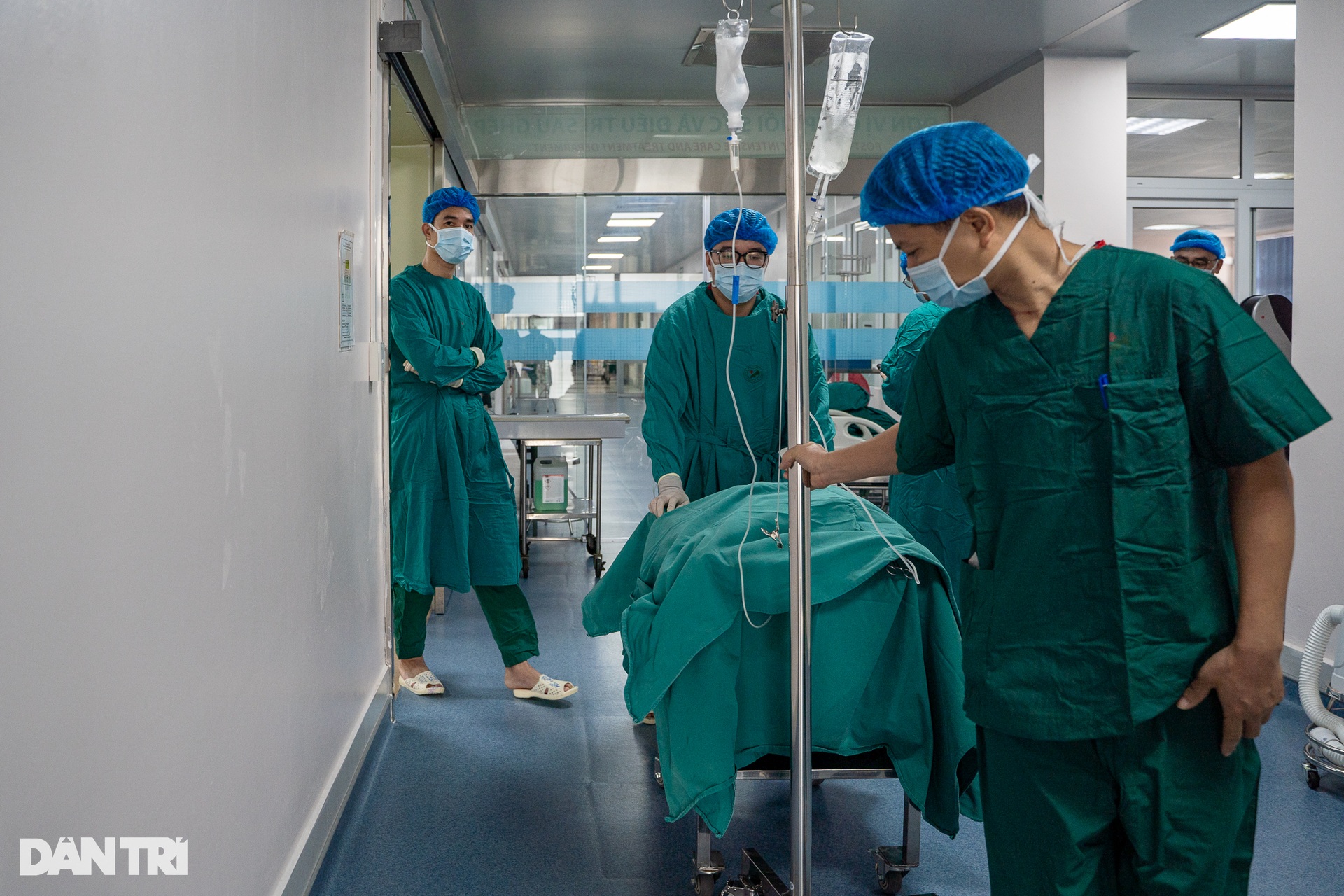
លោកវេជ្ជបណ្ឌិត ហៀវ បានចែករំលែកមុននឹងធ្វើការវះកាត់ប្តូរក្រលៀននៅពេលព្រឹកថា "បុគ្គលិក ពេទ្យ ជិត 30 នាក់ ត្រូវបានបែងចែកជា 4 ក្រុម ដើម្បីបម្រើការវះកាត់ 2 លើកនេះ ។
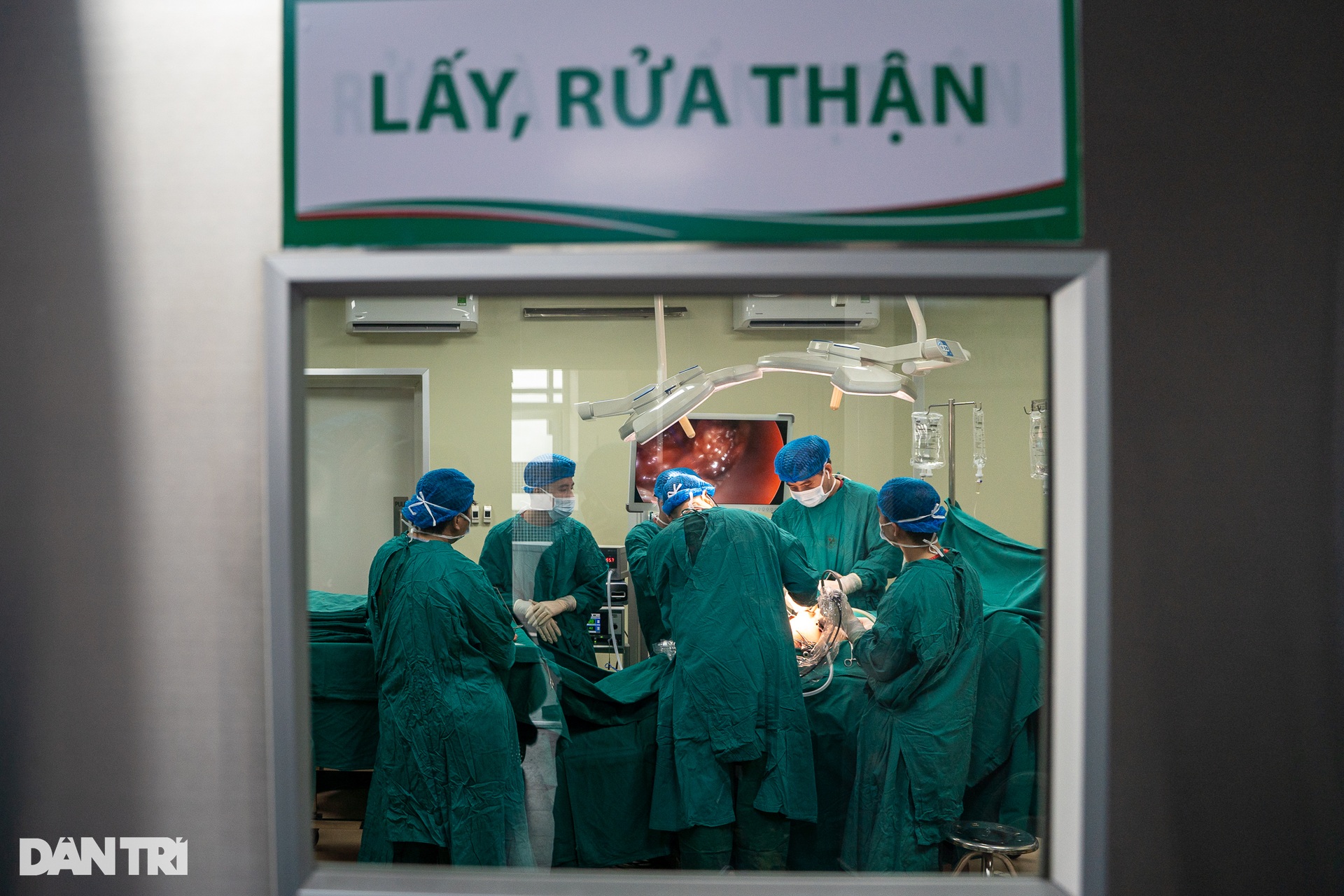
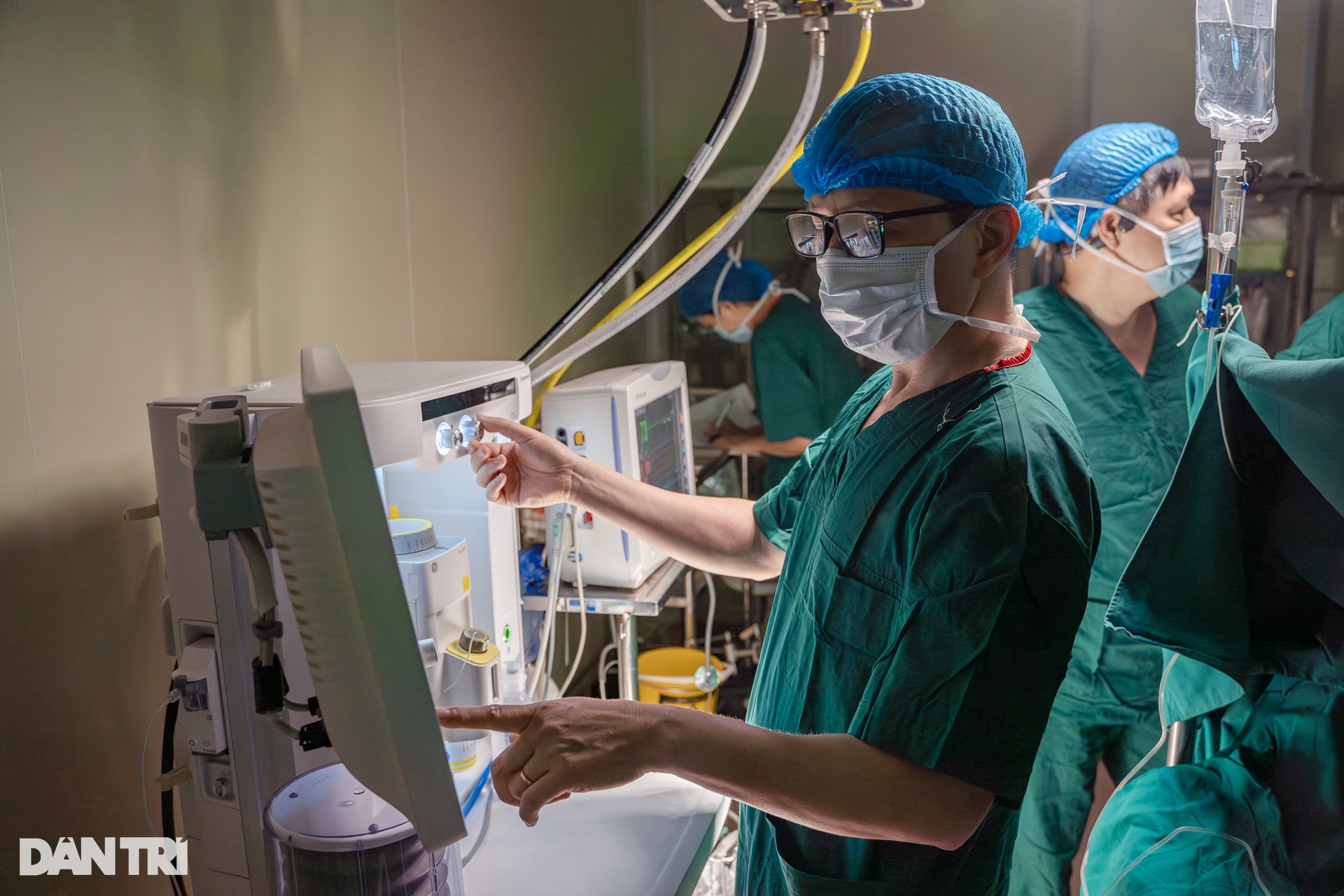
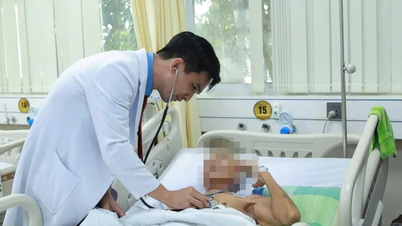
នៅម៉ោង៧ព្រឹក ភ្លើងបន្ទប់ប្រតិបត្តិការពីរត្រូវបានបើកក្នុងពេលតែមួយ ។ បន្ទប់វះកាត់លេខ ៦ គឺសម្រាប់អ្នកបរិច្ចាគក្រលៀន បន្ទប់វះកាត់លេខ ៧ គឺសម្រាប់អ្នកទទួលក្រលៀន។ គ្រូពេទ្យ និងគិលានុបដ្ឋាយិកាបានចាប់ផ្តើមចាក់ថ្នាំស្ពឹកអ្នកជំងឺទាំងពីរ។
តម្រងនោមរបស់ម្ចាស់ជំនួយនឹងត្រូវបានយកចេញដោយការវះកាត់ laparoscopic ។ ក្នុងអំឡុងពេល 40 នាទីដំបូងនៃការវះកាត់ បន្ទប់វះកាត់លេខ 6 មានវេជ្ជបណ្ឌិត និងគិលានុបដ្ឋាយិកាប្រហែល 15 នាក់កំពុងធ្វើការត្រៀមលក្ខណៈ ភ្ជាប់ឧបករណ៍ endoscopic និងការក្រិតរូបភាពមុនពេលចាប់ផ្តើមការវះកាត់។
លោកវេជ្ជបណ្ឌិត Bui Truong Giang ប្រធាននាយកដ្ឋានរោគប្រមាត់ និងប្រព័ន្ធទឹកនោមបានមានប្រសាសន៍ថា "Laparoscopy គឺជាវិធីសាស្ត្រទំនើប និងរហ័សដែលជួយអ្នកជំងឺឱ្យជាសះស្បើយយ៉ាងឆាប់រហ័ស។
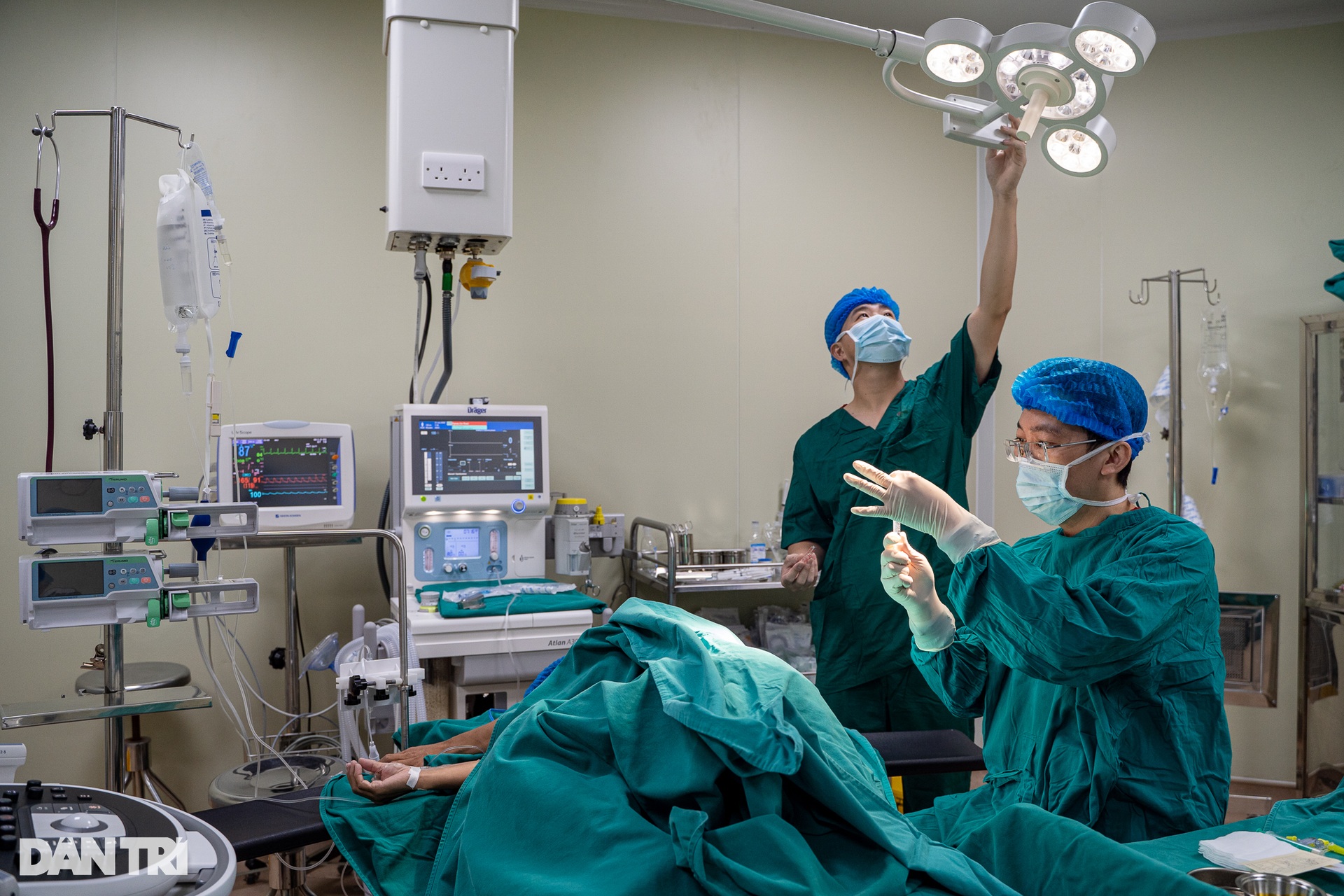
នៅពេលនេះ នៅក្នុងបន្ទប់លេខ ៧ លោកវេជ្ជបណ្ឌិត Le Nguyen An - ប្រធាននាយកដ្ឋានថ្នាំស្ពឹក និងសង្គ្រោះបានធ្វើការចាក់ថ្នាំស្ពឹកឆ្អឹងខ្នង។ នៅពេលនេះអ្នកជំងឺនៅតែដឹងខ្លួន និងដឹងខ្លួននៅឡើយ។ វេជ្ជបណ្ឌិត An បានលើកទឹកចិត្តអ្នកជំងឺថា "យើងកំពុងចាប់ផ្តើមចាក់ថ្នាំស្ពឹក វានឹងរមាស់បន្តិច ព្យាយាមឱ្យអស់ពីសមត្ថភាព" ។
ស្ត្រីនោះបិទភ្នែកនៅពេលម្ជុលឆ្លងកាត់ស្បែករបស់នាង និងចូលទៅក្នុងឆ្អឹងខ្នងរបស់នាង។
លោកវេជ្ជបណ្ឌិត អាន បាននិយាយថា “នេះគឺជាការវះកាត់ដ៏យូរ ដូច្នេះយើងត្រូវយកចិត្តទុកដាក់ជាពិសេសលើការប្រើថ្នាំសន្លប់ និងបំបាត់ការឈឺចាប់សម្រាប់អ្នកជំងឺ។ មុនពេលវះកាត់ អ្នកជំងឺបានជឿជាក់លើខ្ញុំថា គាត់សង្ឃឹមថាបន្ទាប់ពីប្តូរក្រលៀនរួច គាត់នឹងអាចផឹកទឹក និងបត់ជើងតូចបានដូចមនុស្សធម្មតា”។
10 ឆ្នាំនៃការលាងឈាមក៏ 10 ឆ្នាំស្ត្រីនេះមិនអាចផឹកទឹកបានទេ។ មិនអាចបត់ជើងតូចបាន មានន័យថាទឹកពីរបីកែវអាចគំរាមកំហែងដល់អាយុជីវិតរបស់នាង។
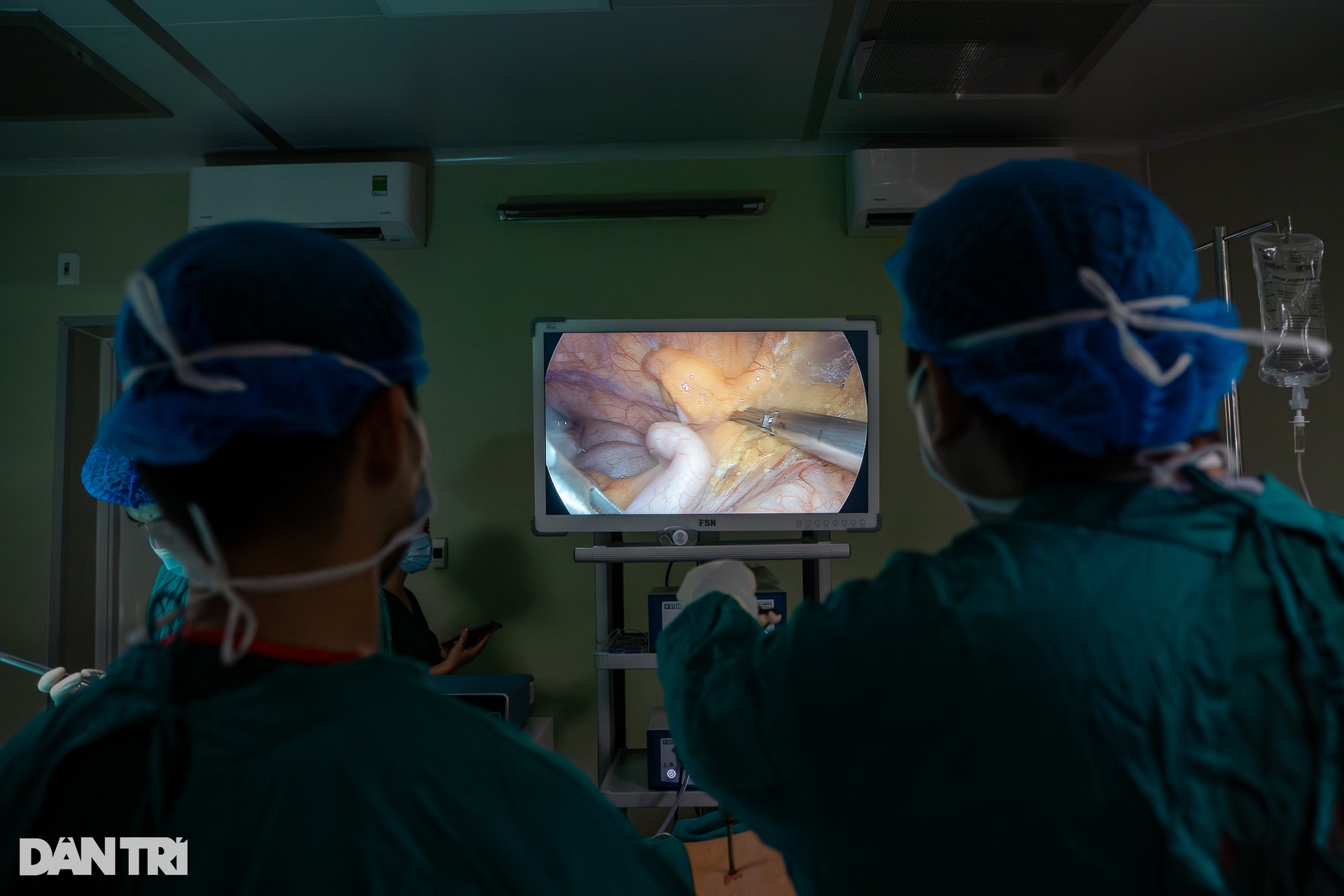
ដំណើរការនៃការយកក្រលៀនដែលបានបរិច្ចាគចេញ ត្រូវបានអនុវត្តដោយការវះកាត់ laparoscopic ។ វេជ្ជបណ្ឌិតនឹងប្រើប្រាស់ឧបករណ៍ endoscopic យ៉ាងប៉ិនប្រសប់ ដើម្បីធ្វើការអន្តរាគមន៍ ដោយហេតុនេះអាចជួយកាត់បន្ថយការប៉ះទង្គិចដល់រាងកាយរបស់អ្នកបរិច្ចាគ។
គ្រូពេទ្យវះកាត់បានប្រើកាំបិតអគ្គិសនីយ៉ាងប្រុងប្រយ័ត្ន ដើម្បីកាត់ភ្នាស និងស្រទាប់ខ្លាញ់ជុំវិញតម្រងនោម។ បន្ទាប់ពីការវះកាត់ចុងម៉ោងជិតមួយម៉ោង ក្រលៀនដែលបរិច្ចាគបានចាប់ផ្ដើមលេចចេញ។

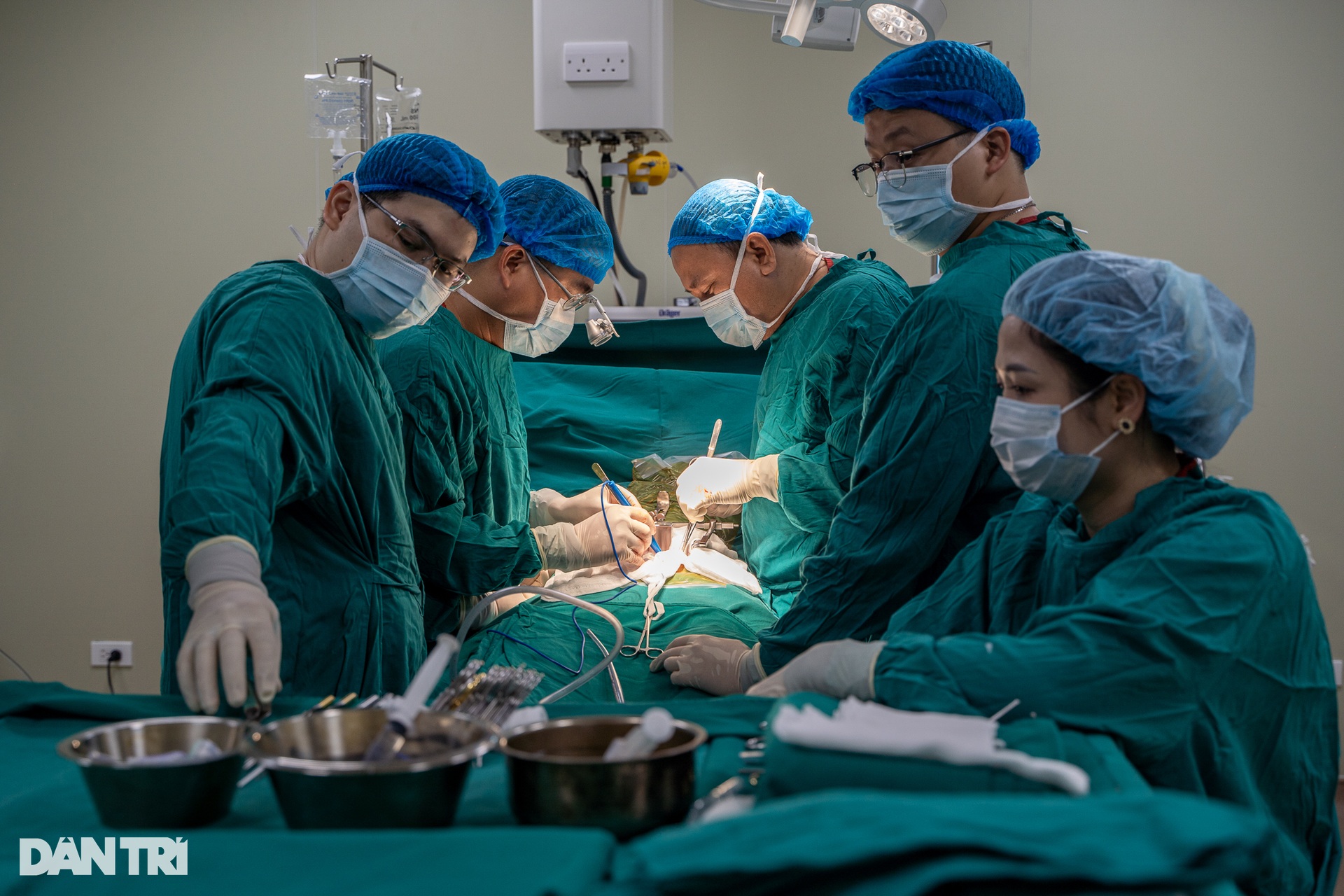
ក្នុងអំឡុងពេលនៃការវះកាត់ ក្រុមការងារនឹងបន្តធ្វើការពិគ្រោះ វាយតម្លៃ និងផ្តល់ទិសដៅវះកាត់សមស្របបំផុត ដោយផ្អែកលើស្ថានភាពជាក់ស្តែង។
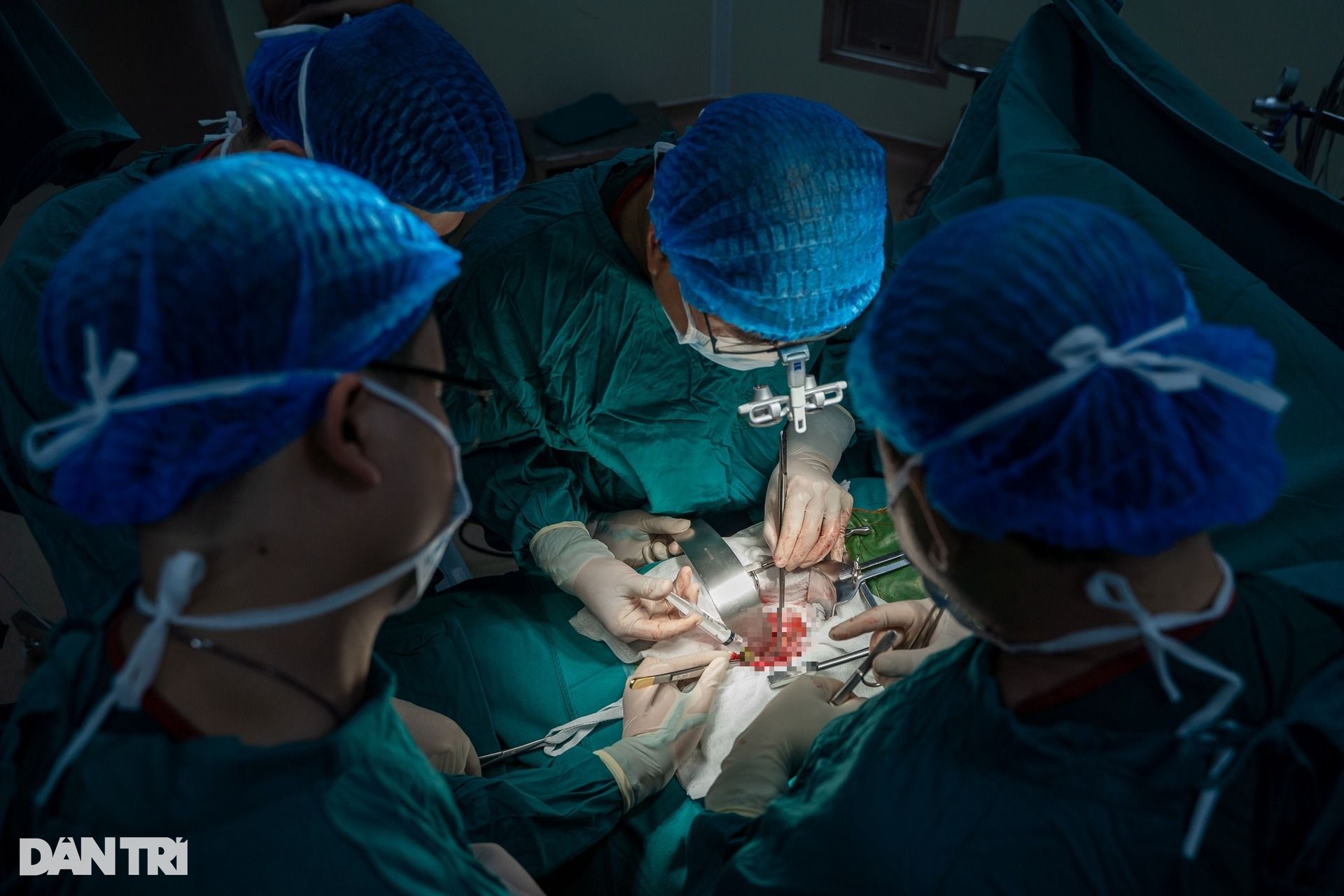
ភាពមិនប្រក្រតីនៃសរសៃឈាមគឺជាបញ្ហាប្រឈមដ៏សំខាន់ក្នុងការប្តូរតម្រងនោម។ អ្នកជំងឺដែលមានជំងឺខ្សោយតំរងនោមដែលកំពុងឆ្លងកាត់ការប្តូរតំរងនោមក្នុងស្ថានភាពនៃជំងឺក្រិនសរសៃឈាម តម្រូវឱ្យគ្រូពេទ្យវះកាត់បន្តសង្កេត និងជ្រើសរើសជម្រើសវះកាត់ដែលសមស្របបំផុត ដើម្បីធានាបានជោគជ័យនៃការប្តូរតម្រងនោម។
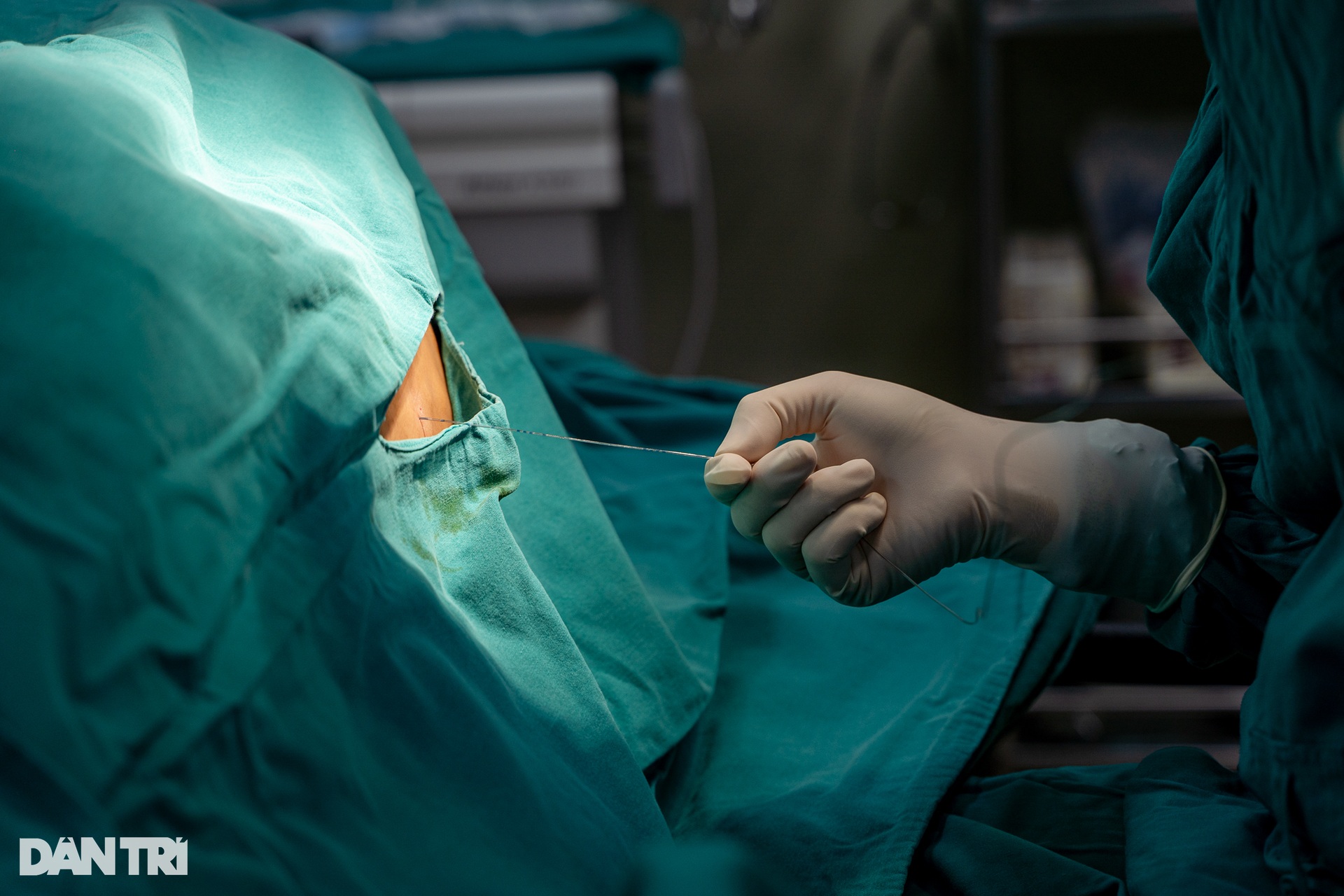
ការប្តូរតម្រងនោមទាមទារឱ្យមានការសម្របសម្រួលពីក្រុមទាំងអស់ក្នុងបន្ទប់វះកាត់ទាំងពីរ។ នៅពេលដែលក្រលៀនអ្នកបរិច្ចាគហៀបនឹងត្រូវបានយកចេញសម្រាប់ការលាង តម្រងនោមអ្នកទទួលត្រូវតែឆ្លងកាត់កាំបិតអគ្គិសនីចុងក្រោយ។
នៅម៉ោងជិត៩និង៤០នាទី ក្រលៀនត្រូវបានយកចេញភ្លាមៗ។ ការលាងតម្រងនោមគឺដើម្បីយកសារធាតុបរទេសចេញទាំងអស់ ហើយសម្អាតឈាមដែលលើសក្នុងសរសៃឈាម។ ជាពិសេសបន្ទាប់ពីដកក្រលៀនចេញ ក្រុមការងារត្រូវសង្កេតដោយប្រុងប្រយ័ត្ន រកមើលភាពមិនប្រក្រតីនៅក្នុងនាវា ដើម្បីព្រមានដល់សហសេវិក។
បន្ទាប់ពីតម្រងនោមត្រូវបានដកចេញ សញ្ញាសំខាន់ៗរបស់អ្នកផ្តល់ជំនួយនៅតែបន្តត្រូវបានត្រួតពិនិត្យ។ វេជ្ជបណ្ឌិតនឹងវះកាត់ចុងសរសៃម្តងមួយៗ ដើម្បីបន្តទៅរកការព្យាបាលជាសះស្បើយ និងក្រោយការវះកាត់។
ក្រលៀនដែលបានសម្អាតត្រូវបានគេយកទៅបន្ទប់ប្តូរតម្រងនោម។ វេជ្ជបណ្ឌិត ង្វៀន វ៉ាន់ឡាំ នាយកដ្ឋានវះកាត់ទូទៅបានប្រើមីក្រូទស្សន៍ដើម្បីមើលយ៉ាងច្បាស់នូវសរសៃឈាមនីមួយៗក្នុងការរៀបចំសម្រាប់ជំហានសំខាន់នៃការប្តូរតំរងនោម៖ ច្របាច់សរសៃឈាម។
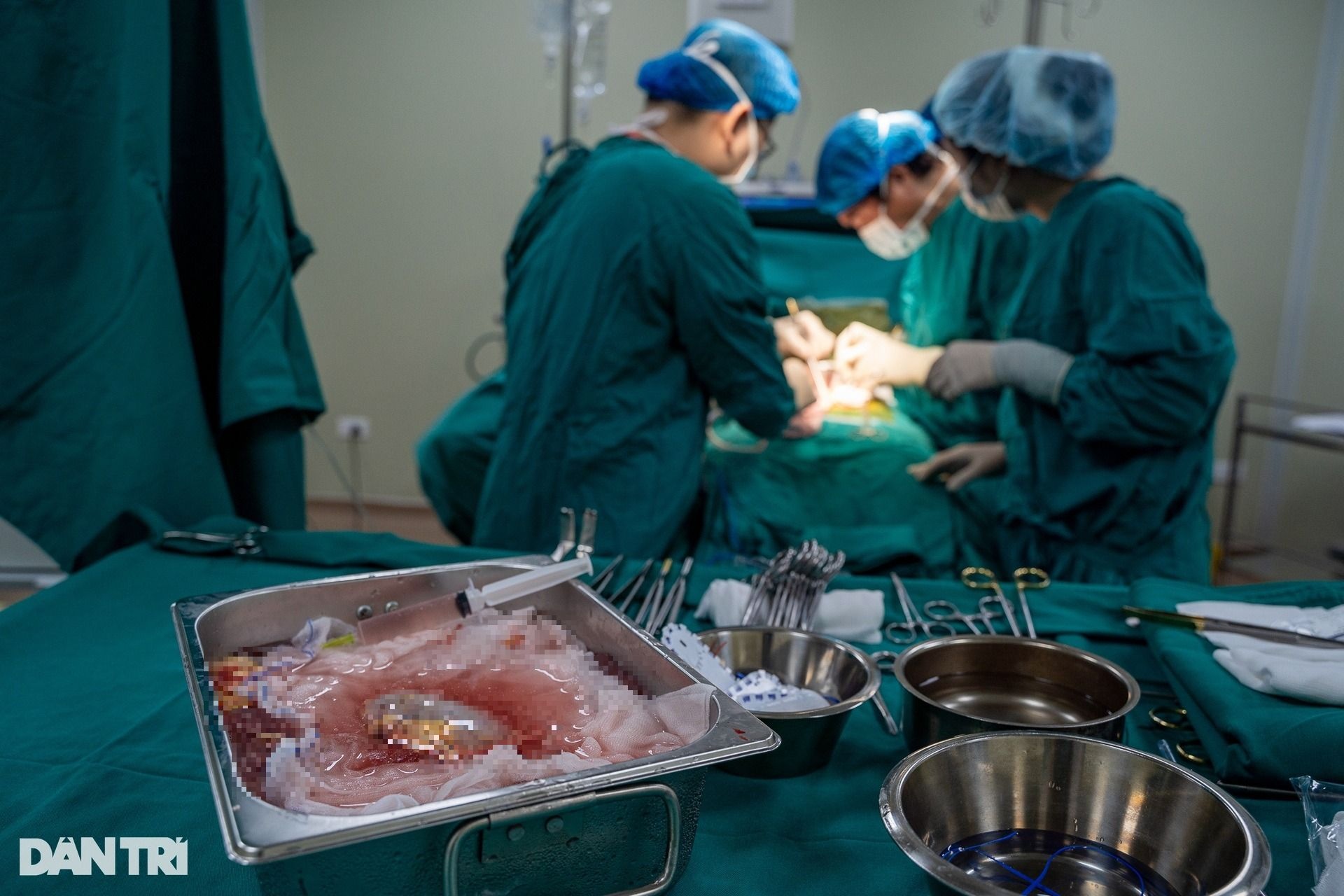
នៅតំបន់ប្តូរក្រលៀន មានសរសៃឈាម និងសរសៃវ៉ែនជាច្រើននៅខាងក្នុង និងខាងក្រៅអាងត្រគាក។ ដើម្បីដំណើរការដោយរលូន សរសៃឈាមនៃតម្រងនោមដែលបានប្តូរត្រូវតែមានភាពស៊ីគ្នា និងភ្ជាប់ទៅនឹងសរសៃឈាម និងសរសៃវ៉ែនរបស់អ្នកទទួល។ នេះគឺជាដំណើរការដ៏វែងមួយ ហើយទាមទារការយកចិត្តទុកដាក់ច្រើនក្នុងអំឡុងពេលដំណើរការប្តូរតម្រងនោម។
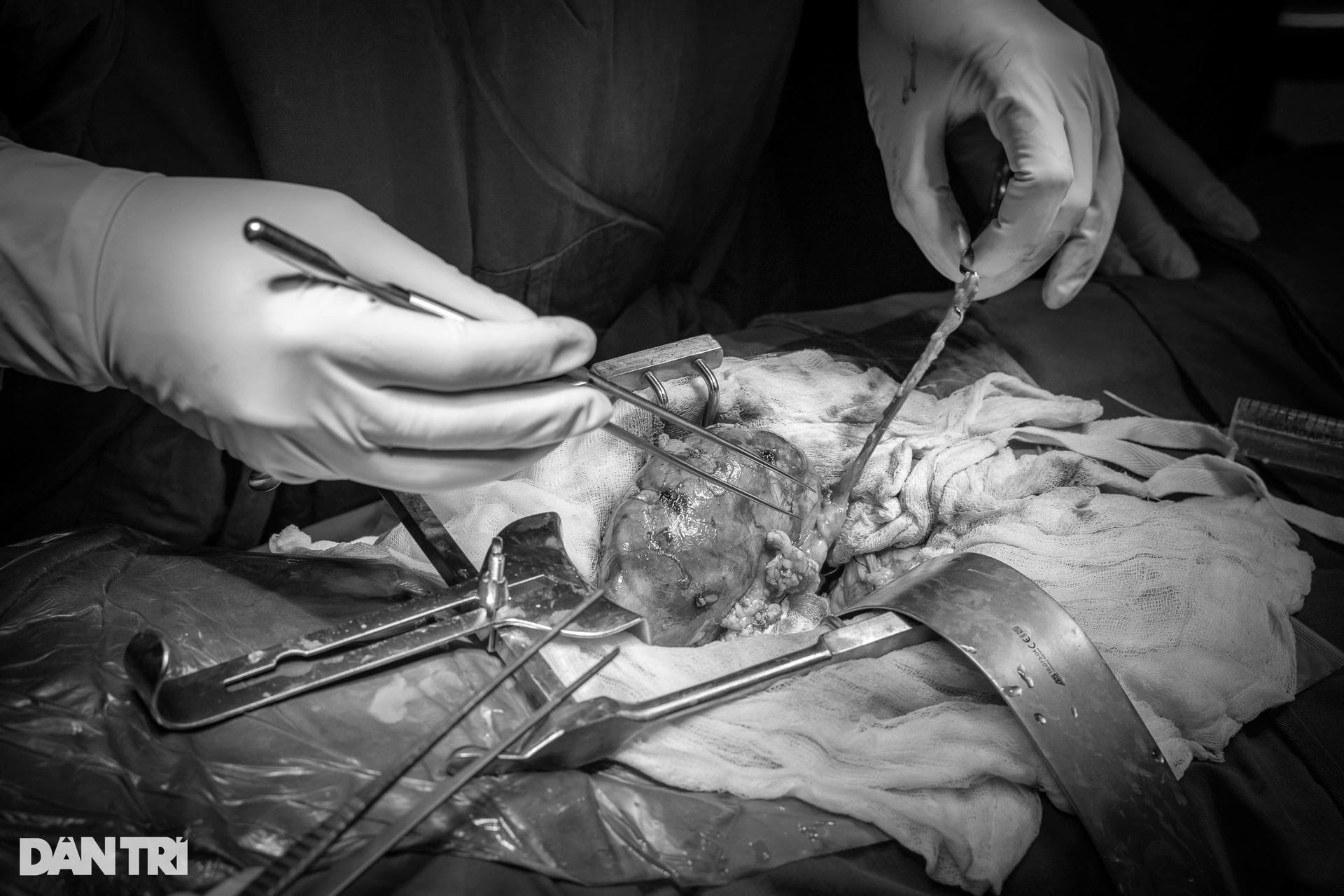
បន្ទាប់ពីការផ្តោតអារម្មណ៍ខ្លាំងរយៈពេល 15 នាទី លោកវេជ្ជបណ្ឌិត Lam និងសហការីរបស់គាត់បានភ្ជាប់សរសៃឈាមរបស់អ្នកទទួលដោយជោគជ័យទៅនឹងតម្រងនោមដែលបានបរិច្ចាគ។ ភារកិច្ចបន្ទាប់គឺការភ្ជាប់សរសៃវ៉ែន។ ការងារនេះតម្រូវឱ្យមានការផ្តោតអារម្មណ៍ខ្លាំងព្រោះវាទាមទារភាពជាក់លាក់រហូតដល់មីលីម៉ែត្រ។
នៅពេលដែល anastomosis សរសៃឈាមត្រូវបានបញ្ចប់ ប្រសិទ្ធភាពនៃការប្តូរតំរងនោមអាចត្រូវបានវាយតម្លៃ។ ក្រុមនេះបានដកដង្កៀបចេញជាបណ្ដើរៗដោយអនុញ្ញាតឱ្យឈាមធ្វើដំណើរទៅវិញទៅមក ដោយជួយឱ្យក្រលៀនត្រឡប់មកជាពណ៌ផ្កាឈូកដើមវិញបន្តិចម្ដងៗ។
គ្រូពេទ្យបានសង្កេត និងពិនិត្យភាពឆបគ្នានៃក្រលៀនដែលបានប្តូរ។ 50ml ដំបូងហើយបន្ទាប់មក 100ml ទឹកនោមត្រូវបានបញ្ចេញ។ នៅពេលនេះ ការវះកាត់ប្តូរក្រលៀនអាចត្រូវបានគេចាត់ទុកថាជោគជ័យ។
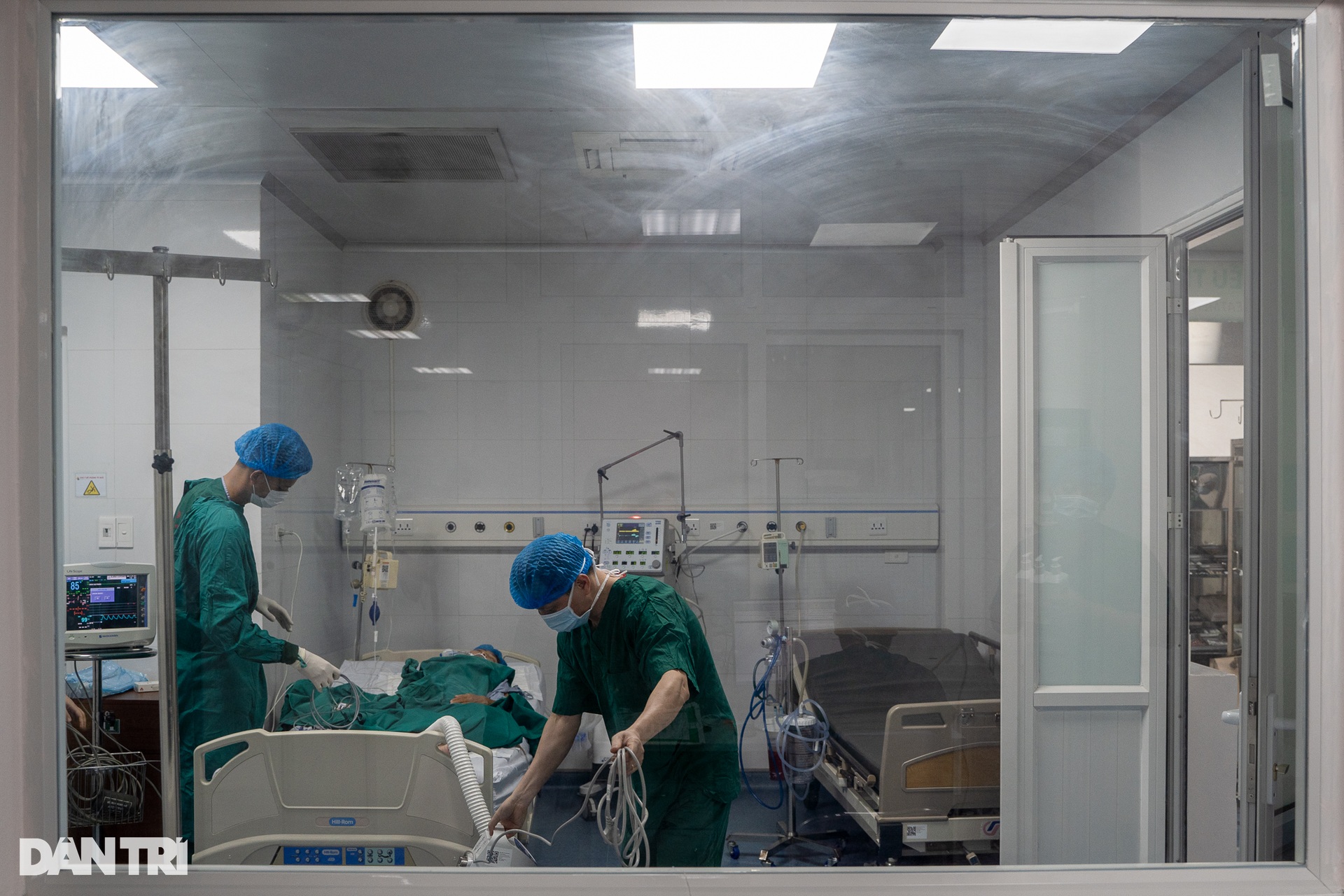
បន្ទាប់ពីការវះកាត់ អ្នកជំងឺត្រូវបានផ្ទេរទៅអង្គភាពថែទាំដែលពឹងផ្អែកខ្លាំងដើម្បីតាមដាន។ គិលានុបដ្ឋាយិកានឹងបន្តពិនិត្យរាល់មីលីលីត្រនៃទឹកនោម សម្ពាធឈាមក្រោយការវះកាត់ និងសញ្ញាសំខាន់ៗផ្សេងទៀត។ ប្រសិនបើការជាសះស្បើយឡើងវិញបានល្អ អ្នកជំងឺអាចបត់ជើងតូច និងផឹកទឹកដូចមនុស្សធម្មតានៅថ្ងៃបន្ទាប់។
នេះជាការប្តូរក្រលៀនជោគជ័យលើកទី ២១ ដែលបានធ្វើនៅមន្ទីរពេទ្យនេះ។ ការប្តូរតំរងនោម គឺជាវិធីសាស្ត្រព្យាបាលដ៏មានប្រសិទ្ធភាព គុណភាពខ្ពស់ និងចំណាយតិច បើប្រៀបធៀបទៅនឹងវិធីសាស្ត្រដូចជា ការលាងឈាម និងការលាងឈាមតាមរន្ធគូថ សម្រាប់អ្នកដែលមានជំងឺខ្សោយតម្រងនោមរ៉ាំរ៉ៃដំណាក់កាលចុងក្រោយ។
អ្នកជំងឺខ្សោយតំរងនោមដំណាក់កាលចុងក្រោយ ត្រូវធ្វើការលាងឈាមបីដងក្នុងមួយសប្តាហ៍ ជីវិតរបស់គាត់ស្ទើរតែជាប់នឹងមន្ទីរពេទ្យ មិនអាចធ្វើការបាន បង្កើតបន្ទុកដល់គ្រួសារ និងសង្គម។ ប្រសិនបើគាត់ទទួលការប្តូរក្រលៀន អ្នកជំងឺអាចរស់នៅបានល្អ ត្រឡប់ទៅធ្វើការធម្មតាវិញ និងមានគុណភាពជីវិតប្រសើរជាងមុន។
ប្រភព៖ https://dantri.com.vn/suc-khoe/can-canh-30-y-bac-si-giai-cuu-co-gai-suy-than-10-nam-khong-the-uong-nuoc-20250622094634776.htm




























































































Kommentar (0)