ដំបូងឡើយ គាត់គិតថាវាគ្រាន់តែជាបញ្ហាទាក់ទងនឹងអាយុ ឬបញ្ហារបៀបរស់នៅ ដូច្នេះគាត់បានតាមដានយ៉ាងសកម្មនៅផ្ទះ ហើយមិនបានរកការព្យាបាលទេ។ ទោះជាយ៉ាងណាក៏ដោយ នៅពេលដែលរោគសញ្ញាមិនប្រសើរឡើង ក្រុមគ្រួសាររបស់គាត់បានលើកទឹកចិត្តគាត់ឱ្យទៅពិនិត្យសុខភាព។
សញ្ញាព្រមាននៃជំងឺមហារីកពោះវៀនធំ
នៅឯ មន្ទីរពេទ្យ លោក ធី បាននិយាយថា គាត់មានអារម្មណ៍ឈឺស្រាលត្រង់ចង្កេះខាងស្តាំ ទឹកនោមងងឹត ប៉ុន្តែមិនមានការដុត ឬនោមញឹកញាប់ គ្មានគ្រុនក្តៅ មិនឈឺពោះ ពេលខ្លះពិបាករំលាយអាហារ ចូលបង្គន់ 3-4 ដង/ថ្ងៃ លាមករលុង តែគ្មានឈាម ឬស្លេសទេ ស្រកទម្ងន់។
រូបថតគំនូរ។ |
តាមរយៈការពិនិត្យគ្លីនិក វេជ្ជបណ្ឌិតបានកត់សម្គាល់ថាមិនមានសញ្ញានៃការឆ្លង ឬភាពស្លេកស្លាំងទេ ប៉ុន្តែមានសញ្ញានៃជំងឺរំលាយអាហារ។ អ្នកជំងឺត្រូវបានបញ្ជាឱ្យធ្វើតេស្ដឈាម អ៊ុលត្រាសោន ឆ្លុះអេកូ ស្កេន CT ជាដើម ដើម្បីបញ្ជាក់ពីមូលហេតុ។
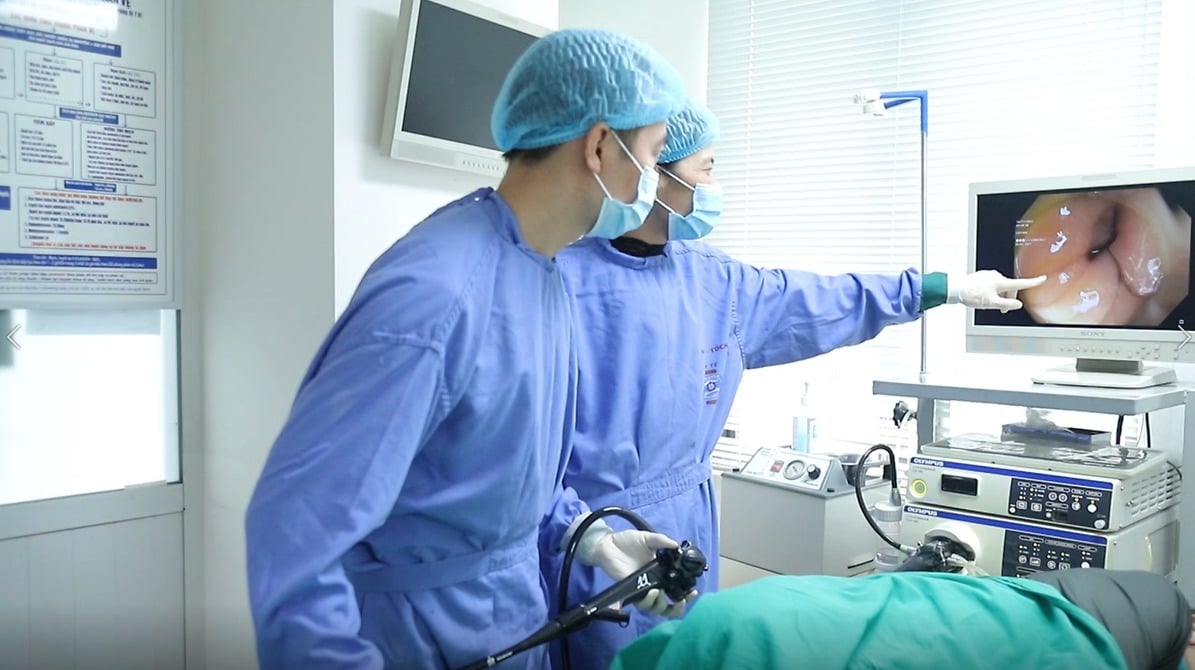
លទ្ធផលនៃការពិនិត្យពោះវៀនធំ បានបង្ហាញថា នៅក្នុងពោះវៀនធំ sigmoid មានដំបៅរលួយ និងងាយចេញឈាមនៅពេលប៉ះ ដែលមានទំហំប្រហែល 4-5cm ដែលកាន់កាប់ជិត 1/3 នៃរង្វង់ពោះវៀនធំ។
វេជ្ជបណ្ឌិតបានធ្វើកោសល្យវិច័យនៅនឹងកន្លែង ហើយលទ្ធផលរោគវិទ្យាបានបង្ហាញថា លោក T. មានជំងឺមហារីកពោះវៀនធំ sigmoid, adenocarcinoma ខុសគ្នាកម្រិតមធ្យម។
ក្រៅពីជំងឺមហារីកពោះវៀន លោក T. ក៏ត្រូវបានគេរកឃើញថាមានជំងឺមូលដ្ឋានមួយចំនួនទៀត ដូចជាគ្រួសក្នុងតម្រងនោម និងគ្រួសក្នុងបំពង់នោមទ្វេភាគី ជំងឺរលាកថ្លើមប្រភេទ B រ៉ាំរ៉ៃ និងជំងឺស្ទះសួតរ៉ាំរ៉ៃដំណាក់កាលដំបូង (COPD)។
ជាពិសេស អ៊ុលត្រាសោនបានកត់ត្រារូបភាពនៃឆ្អឹងអាងត្រគៀកទ្វេភាគី និងការពង្រីកបង្ហួរនោម ដោយសារគ្រួសក្នុងបង្ហួរនោមនៅផ្នែកខាងលើទីបី អមដោយគ្រួស និងដុំគីសក្នុងតម្រងនោមទាំងពីរ និងដុំសាច់ក្រលៀនខាងឆ្វេងស្តើង។
ការធ្វើតេស្តជំងឺរលាកថ្លើមបានបង្ហាញពីវិជ្ជមាន HBsAg, HBV-DNA ខ្ពស់ ប៉ុន្តែភាពរឹងរបស់ថ្លើមគឺត្រឹមតែ F0 ប៉ុណ្ណោះ ថ្លើមមានការថយចុះជាតិខ្លាញ់កម្រិតស្រាលកម្រិត I ។ ការស្កែនសួត CT បង្ហាញពីការរីកធំនៃសរសៃវ៉ែននៅក្នុងសួតទាំងពីរ ជាមួយនឹងផ្នែកខាងលើនៃ lobe លក្ខណៈនៃ COPD ដំណាក់កាលដំបូង។ លើសពីនេះ លោក T. ក៏មានជំងឺរលាកក្រពះ រលាកបំពង់អាហារ និងជំងឺច្រាលក្រពះពោះវៀនកម្រិត A ផងដែរ។
ក្រោយពីធ្វើរោគវិនិច្ឆ័យតាមការចង់បានរបស់ក្រុមគ្រួសារ លោក T. ត្រូវបានបញ្ជូនទៅកាន់មន្ទីរពេទ្យជាន់ខ្ពស់ដើម្បីព្យាបាល។ នៅទីនេះ គាត់បានទទួលការវះកាត់ដោយជោគជ័យដើម្បីយកដុំសាច់ពោះវៀនចេញ ហើយបច្ចុប្បន្នកំពុងទទួលការព្យាបាលដោយគីមីបន្ថែម យោងទៅតាមរបប 7 វដ្ត។ គាត់បានបញ្ចប់វដ្ត 2 ដំបូងគឺមានសុខភាពល្អហើយញ៉ាំនិងដេកបានល្អ។
ក្រុមគ្រួសាររបស់លោក T សូមថ្លែងអំណរគុណដល់ក្រុមវេជ្ជបណ្ឌិតនៅ Medlatec Tay Ho ដែលបានជួយរកឱ្យឃើញជំងឺនេះនៅដំណាក់កាលដំបូង បង្កើតលក្ខខណ្ឌសម្រាប់ការព្យាបាលប្រកបដោយប្រសិទ្ធភាព និងបង្កើនឱកាសរស់រានមានជីវិតរបស់អ្នកជំងឺ។
ករណីរបស់លោក T គឺជាឧទាហរណ៍ច្បាស់លាស់មួយអំពីរបៀបដែលរោគសញ្ញាមិនច្បាស់លាស់ដូចជាការឈឺខ្នង ឬទឹកនោមងងឹតដែលជារឿយៗត្រូវបានគេមើលរំលងអាចជាសញ្ញាព្រមាននៃជំងឺគ្រោះថ្នាក់។
ប្រសិនបើមិនបានពិនិត្យទាន់ពេលទេ ជំងឺជាច្រើននឹងវិវឌ្ឍន៍ដោយស្ងៀមស្ងាត់ រហូតដល់វាយឺតពេលក្នុងការរកឃើញ។ ក្នុងបរិបទនៃការកើនឡើងនៃជំងឺមហារីកក្រពះពោះវៀនក្នុងប្រទេសវៀតណាម ការត្រួតពិនិត្យសុខភាពជាប្រចាំមានតួនាទីសំខាន់ណាស់។ យោងតាមស្ថិតិពី Globocan ក្នុងឆ្នាំ 2020 ប្រទេសវៀតណាមបានកត់ត្រាករណីថ្មីនៃជំងឺមហារីកពោះវៀនធំជិត 16,000 ក្នុងមួយឆ្នាំ ដែលក្នុងនោះមានអ្នកស្លាប់ជាង 8,200 នាក់។
ជំងឺនេះតែងតែកើតមានចំពោះមនុស្សដែលមានអាយុលើសពី 50 ឆ្នាំ ប៉ុន្តែកំពុងកើតមានកាន់តែខ្លាំងឡើងចំពោះមនុស្សវ័យក្មេងដោយសារតែទម្លាប់នៃការទទួលទានអាហារមិនល្អ ភាពតានតឹង ការជក់បារី ភាពធាត់ ការប្រើប្រាស់ថ្នាំរយៈពេលយូរ និងកង្វះការធ្វើលំហាត់ប្រាណ។
មហារីកក្រពះពោះវៀន ដូចជា ក្រពះ ពោះវៀនធំ រន្ធគូថ បំពង់អាហារ ជាដើម ច្រើនតែមិនមានរោគសញ្ញាច្បាស់លាស់ក្នុងដំណាក់កាលដំបូងឡើយ ប៉ុន្តែប្រសិនបើរកឃើញដំបូង អត្រាព្យាបាលអាចឈានដល់ 70-90% ។ ផ្ទុយទៅវិញ បើរកឃើញយឺតពេល អត្រារស់រានមានជីវិត ៥ឆ្នាំមានតែតិចជាង ២០% ប៉ុណ្ណោះ។
យោងតាមលោកវេជ្ជបណ្ឌិត Le Van Khoa គ្រូពេទ្យឯកទេសក្រពះពោះវៀននៅ Medlatec Tay Ho ប្រជាជនគួរតែទៅពិនិត្យសុខភាពឱ្យបានទៀងទាត់យ៉ាងហោចណាស់ម្តងក្នុងមួយឆ្នាំ ជាពិសេសប្រសិនបើពួកគេស្ថិតក្នុងក្រុមដែលមានហានិភ័យខ្ពស់ ដូចជាមនុស្សដែលមានអាយុលើសពី 40 ឆ្នាំ មានសាច់ញាតិដែលមានជំងឺមហារីករំលាយអាហារ មានរោគសញ្ញារ៉ាំរ៉ៃដូចជា ឈឺពោះ ពោះវៀន លាមកមានឈាម មានក្រពះ ឬពោះវៀន។ ល។
វេជ្ជបណ្ឌិតក៏កត់សម្គាល់ផងដែរថា រោគសញ្ញាមិនធម្មតាដូចជា ឈឺខ្នងជាប់រហូត ការផ្លាស់ប្តូរទម្លាប់ពោះវៀន ជំងឺរំលាយអាហារ ឬទឹកនោមងងឹត គួរតែត្រូវបានពិនិត្យឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន។
ការពិនិត្យសុខភាពទូទៅមិនត្រឹមតែជួយរកឃើញជំងឺទាន់ពេលទេ ទោះបីមិនមានរោគសញ្ញាអ្វីក៏ដោយ ប៉ុន្តែថែមទាំងបង្កើនប្រសិទ្ធភាពព្យាបាល ពន្យារអាយុជីវិត និងកាត់បន្ថយបន្ទុកថ្លៃព្យាបាលសម្រាប់អ្នកជំងឺ និងគ្រួសាររបស់ពួកគេ។
បច្ចេកទេសឬ "បញ្ច្រាស" សន្លាក់ស្មាជួយអ្នកជំងឺផ្លាស់ទី
បន្ទាប់ពីធ្លាក់ពីលើកង់ អ្នកស្រី A. (អាយុ 70 ឆ្នាំ រស់នៅទីក្រុងហូជីមិញ) បានរងរបួសបាក់ឆ្អឹងចុងផ្នែកខាងស្តាំរបស់នាងទៅជាបំណែកតូចៗជាច្រើន បណ្តាលឱ្យមានការឈឺចាប់ធ្ងន់ធ្ងរ ទោះបីជាចលនាតិចតួចក៏ដោយ។ វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យទូទៅ Tam Anh ក្នុងទីក្រុងហូជីមិញ បានទទួលជោគជ័យនូវការវះកាត់ប្តូរស្មា "បញ្ច្រាស" បែបទំនើប ដោយជួយឱ្យនាងមានចលនាស្ទើរតែធម្មតាឡើងវិញ បន្ទាប់ពីបានត្រឹមតែមួយខែប៉ុណ្ណោះ។
យោងតាមលោកវេជ្ជបណ្ឌិត Le Van Tuan នាយកមជ្ឈមណ្ឌលរបួសឆ្អឹង មន្ទីរពេទ្យ Tam Anh ទីក្រុងហូជីមិញ ផ្នែកខាងលើនៃ humerus គឺជាផ្នែកមួយដ៏សំខាន់ដែលបង្កើតបានជាសន្លាក់ស្មា ដែលជាសន្លាក់មួយដែលមានចលនាធំបំផុតនៅក្នុងរាងកាយ។
នៅពេលដែលមានការបាក់ឆ្អឹងជាពិសេសការបាក់ឆ្អឹងដ៏ស្មុគស្មាញសូម្បីតែចលនាតូចបំផុតបណ្តាលឱ្យមានការឈឺចាប់ធ្ងន់ធ្ងរ។ សន្លាក់ស្មាក៏មានសរសៃប្រសាទ និងសរសៃឈាមធំៗជាច្រើនផងដែរ។ ប្រសិនបើមិនបានព្យាបាលទាន់ពេលទេ បំណែកឆ្អឹងដែលបាក់អាចបណ្តាលឱ្យខូចខាត ឬការបង្ហាប់ ធ្វើឱ្យខូចប្រព័ន្ធសរសៃឈាមដែលចិញ្ចឹមដៃ សូម្បីតែបណ្តាលឱ្យខ្វិនជារៀងរហូត។
ជាធម្មតា សម្រាប់ការបាក់ឆ្អឹង វេជ្ជបណ្ឌិតនឹងផ្តល់អាទិភាពលើវិធីសាស្ត្រជួសជុលឆ្អឹងជាមួយនឹងវីស ប្រសិនបើគុណភាពឆ្អឹងអនុញ្ញាត។ ទោះជាយ៉ាងណាក៏ដោយ ក្នុងករណីរបស់លោកស្រី អាញ់ មិនអាចអនុវត្តបច្ចេកទេសនេះបានទេ ដោយសារក្បាលឆ្អឹងត្រូវបានបំបែកជា 4-5 បំណែកតូចៗ ឆ្អឹងក្បាលនៅសេសសល់តិចតួច ហើយជំងឺពុកឆ្អឹងធ្ងន់ធ្ងរមិនមានមូលដ្ឋានគ្រឹះគ្រប់គ្រាន់សម្រាប់ដាក់វីសនោះទេ។ នៅក្នុងបរិបទនោះ ការជំនួសស្មាបញ្ច្រាសគឺជាជម្រើសដែលអាចធ្វើទៅបានបំផុត។
ស្មា "ដាក់បញ្ច្រាស" គឺជាការរចនាពិសេសដែលទីតាំងនៃក្បាល glenoid និង humeral ត្រូវបានផ្លាស់ប្តូរដោយផ្តល់នូវការកើនឡើងនូវស្ថេរភាព និងជួរនៃចលនាសម្រាប់អ្នកជំងឺ។
ការរចនានេះមានប្រសិទ្ធភាពជាពិសេសសម្រាប់មនុស្សចាស់ ដែលសរសៃចង កន្សោមរួម និងសរសៃពួរដៃបង្វិលជារឿយៗត្រូវបានខូច រហែក ឬចុះខ្សោយ។ ប្រភេទនៃសន្លាក់សិប្បនិម្មិតនេះមិនត្រឹមតែជួយកែតម្រូវអស្ថិរភាពនៃស្មាប៉ុណ្ណោះទេ ថែមទាំងកាត់បន្ថយហានិភ័យនៃការផ្លាស់ទីលំនៅក្រោយការវះកាត់ផងដែរ។
មុននឹងធ្វើការវះកាត់ ដោយសារតែអ្នកជំងឺមានវ័យចំណាស់ និងមានជំងឺមូលដ្ឋានជាច្រើនដូចជា ទឹកនោមផ្អែម លើសឈាម ពុកឆ្អឹង និងប្រវត្តិនៃជំងឺមហារីក ការវះកាត់ត្រូវបានគ្រោងទុកយ៉ាងយកចិត្តទុកដាក់ ដោយមានការសម្របសម្រួលពីជំនាញជាច្រើន។
វេជ្ជបណ្ឌិតបានគ្រប់គ្រងជំងឺខាងក្នុងដើម្បីកំណត់ផលវិបាកអំឡុងពេល និងក្រោយការវះកាត់។ ក្នុងពេលជាមួយគ្នានេះ កម្មវិធីឯកទេស TraumaCad ត្រូវបានប្រើដើម្បីដំណើរការទិន្នន័យពីកាំរស្មីអ៊ិច និង CT ដោយគណនាទំហំនៃសន្លាក់ស្មាសិប្បនិម្មិតដែលស័ក្តិសមបំផុតទៅនឹងរចនាសម្ព័ន្ធកាយវិភាគសាស្ត្ររបស់អ្នកជំងឺ។
ការវះកាត់រយៈពេលបីម៉ោងត្រូវបានអនុវត្តដោយការថែទាំដ៏អស្ចារ្យ។ គ្រូពេទ្យវះកាត់បានយកចេញនូវឆ្អឹងដែលខូច និងជាលិកាដែលខូចទាំងអស់ បន្ទាប់មកបានផ្គុំស្មាឡើងវិញ និងសាកល្បងស្ថេរភាពរបស់វាដោយបង្វិលដៃក្នុងទិសដៅផ្សេងៗគ្នា។ ទីបំផុតជាលិកាទន់ និងសាច់ដុំត្រូវបានសាងសង់ឡើងវិញ ស្នាមវះត្រូវបានបិទ ហើយនីតិវិធីត្រូវបានបញ្ចប់។
បន្ទាប់ពីការវះកាត់ អ្នកស្រី Anh មានការប្រុងប្រយ័ត្ន កាត់បន្ថយការឈឺចាប់យ៉ាងខ្លាំង ហើយបានចាប់ផ្តើមលំហាត់ប្រាណស្តារនីតិសម្បទានៅថ្ងៃដំបូង។ មួយខែក្រោយមក នាងអាចធ្វើចលនាស្មាបានស្ទើរតែធម្មតា។ នាងនឹងបន្តត្រូវបានត្រួតពិនិត្យ និងធ្វើលំហាត់ស្តារនីតិសម្បទាជាលក្ខណៈបុគ្គលរយៈពេល 3-6 ខែ ដើម្បីការពារផលវិបាកដូចជា ការជាប់គាំងសន្លាក់ ការដាច់សាច់ដុំ ឬជំងឺពុកឆ្អឹងជុំវិញសន្លាក់។
អនុបណ្ឌិត លោកវេជ្ជបណ្ឌិត Ho Van Duy An មជ្ឈមណ្ឌលរបួសឆ្អឹង មន្ទីរពេទ្យទូទៅ Tam Anh ទីក្រុងហូជីមិញ បាននិយាយថា ជំងឺពុកឆ្អឹង គឺជាមូលហេតុចម្បងនៃការបាក់ឆ្អឹងចំពោះមនុស្សចាស់។
សូម្បីតែការប៉ះទង្គិចបន្តិចបន្តួចនៅក្នុងសកម្មភាពប្រចាំថ្ងៃអាចនាំអោយមានការបាក់ឆ្អឹង ជាពិសេសនៅសន្លាក់ធំៗដូចជា ត្រគាក ស្មា និងកដៃ។ ប្រសិនបើមិនបានព្យាបាលទាន់ពេល និងត្រឹមត្រូវ អ្នកជំងឺអាចប្រឈមនឹងផលវិបាកធ្ងន់ធ្ងរដូចជា ការឈឺចាប់រ៉ាំរ៉ៃ បាត់បង់មុខងារម៉ូទ័រ ស្ទះសរសៃឈាមវ៉ែន ដំបៅសំពាធជាដើម។
បច្ចុប្បន្ននេះ មន្ទីរពេទ្យទូទៅ Tam Anh នៅទីក្រុងហូជីមិញ កំពុងអនុវត្តកម្មវិធី "ការព្យាបាលបន្ទាន់សម្រាប់ការបាក់ឆ្អឹងក្នុងរយៈពេល 24-48 ម៉ោង" ជាមួយនឹងដំណើរការដែលស៊ីសង្វាក់គ្នា លឿន និងត្រឹមត្រូវ។ អ្នកជំងឺដែលមានការបាក់ឆ្អឹងនឹងត្រូវបានពិនិត្យជាមុនដោយប្រើប្រព័ន្ធម៉ាស៊ីនទំនើបដូចជា 3 Tesla MRI, 1975-slice CT, echocardiography និងប្រព័ន្ធធ្វើតេស្តស្វ័យប្រវត្តិ។
ប្រសិនបើមានសិទ្ធិ អ្នកជំងឺត្រូវបានចង្អុលបង្ហាញសម្រាប់ការវះកាត់ក្នុងរយៈពេល 24-48 ម៉ោងនៃការចូលរៀន ដែលជាពេលវេលា "មាស" សម្រាប់អន្តរាគមន៍ដ៏មានប្រសិទ្ធភាពបំផុត។ ការវះកាត់កាន់តែឆាប់ ការឈឺចាប់តិច ការជាសះស្បើយលឿន និងកាត់បន្ថយហានិភ័យនៃផលវិបាក។
ផឹកស្រារាល់ថ្ងៃ ស្ទើរតែបង់ជីវិត ដោយសារជំងឺរលាកលំពែងស្រួចស្រាវ
មន្ទីរពេទ្យកណ្តាលសម្រាប់ជំងឺត្រូពិចបានទទួលយកអ្នកជំងឺដែលមានជំងឺរលាកលំពែង necrotizing ស្រួចស្រាវក្នុងស្ថានភាពធ្ងន់ធ្ងរដោយសារតែការស្រវឹងរយៈពេលយូរ។ អ្នកជំងឺគឺលោក TVT អាយុ 46 ឆ្នាំ រស់នៅក្នុង ទីក្រុងហាណូយ ដែលមានប្រវត្តិប្រើប្រាស់គ្រឿងស្រវឹងច្រើនឆ្នាំ ជាមួយនឹងកម្រិតជាមធ្យមប្រហែល 500 មីលីលីត្រក្នុងមួយថ្ងៃ។ ទោះបីជាគាត់បានចូលមន្ទីរពេទ្យជាច្រើនដងសម្រាប់ជំងឺរលាកលំពែងក៏ដោយក៏គាត់នៅតែមិនអាចបោះបង់ការផឹកស្រា។
លើកនេះ លោក T. ត្រូវបានក្រុមគ្រួសារនាំយកទៅមន្ទីរពេទ្យដោយការឈឺចាប់ខ្លាំងនៅតំបន់ epigastric ការឈឺចាប់រាលដាលដល់ខ្នង ចង្អោរ និងហើមពោះ ដែលជារោគសញ្ញាធម្មតានៃជំងឺរលាកលំពែងស្រួចស្រាវធ្ងន់ធ្ងរ។ លទ្ធផលតេស្តបានបង្ហាញថា អង់ស៊ីមលំពែងក្នុងឈាម ខ្ពស់ជាងធម្មតា ១០ដង។ គួរឲ្យបារម្ភ សន្ទស្សន៍ខ្លាញ់ក្នុងឈាម (ទ្រីគ្លីសេរីដ) កើនឡើងដល់ ១៦ មីល្លីលីត្រ/អិល ខណៈកម្រិតសុវត្ថិភាពមានចន្លោះពី ០.៧ ទៅ ១.៨ មីល្លីលីត្រ/លីត្រ។
លោកវេជ្ជបណ្ឌិត ង្វៀន គីមអាញ់ នាយកដ្ឋានសង្គ្រោះបន្ទាន់ មន្ទីរពេទ្យកណ្តាលសម្រាប់ជំងឺត្រូពិច បាននិយាយថា លទ្ធផលនៃការស្គេន CT ពោះបានបង្ហាញពីការរលាកនៃលំពែង រន្ធខ្ទុះជាច្រើននៅជុំវិញលំពែង និងដុំសាច់ធ្ងន់ធ្ងរ។ នេះគឺជាកម្រិតធ្ងន់ធ្ងរបំផុតនៃជំងឺរលាកលំពែងស្រួចស្រាវ ដែលអាចនាំឱ្យមានការតក់ស្លុត ការបរាជ័យនៃសរីរាង្គជាច្រើន និងការស្លាប់ ប្រសិនបើមិនបានព្យាបាលជាបន្ទាន់។
អ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជា ការព្យាបាលដែលពឹងផ្អែកខ្លាំង រួមមានៈ ការតមអាហារពេញលេញ ដើម្បីសម្រាកលំពែង សារធាតុរាវតាមសរសៃឈាម អាំងស៊ុយលីន ដើម្បីកាត់បន្ថយទ្រីគ្លីសេរីដ ថ្នាំទប់ស្កាត់ការសំងាត់លំពែង ថ្នាំបំបាត់ការឈឺចាប់ និងថ្នាំប្រឆាំងនឹងការរលាកកម្រិតខ្ពស់។
សូមអរគុណដល់ការរកឃើញ និងអន្តរាគមន៍ទាន់ពេលវេលា បន្ទាប់ពីការព្យាបាលរយៈពេលពីរថ្ងៃ អ្នកជំងឺមានការប្រុងប្រយ័ត្ន លែងឈឺពោះ និងមិនត្រូវការការវះកាត់ទៀតទេ។ ទោះបីជាយ៉ាងណាក៏ដោយ គ្រូពេទ្យបានព្រមានថា លទ្ធភាពនៃការកើតឡើងវិញនឹងមានកម្រិតខ្ពស់ណាស់ ប្រសិនបើអ្នកជំងឺមិនតមគ្រឿងស្រវឹងទាំងស្រុង និងគ្រប់គ្រងជាតិខ្លាញ់ក្នុងឈាមយ៉ាងតឹងរ៉ឹង។
លោកវេជ្ជបណ្ឌិត Kim Anh បាននិយាយថា ជំងឺរលាកលំពែងស្រួចស្រាវ គឺជាបញ្ហាសង្គ្រោះបន្ទាន់ផ្នែកវេជ្ជសាស្រ្តដ៏គ្រោះថ្នាក់បំផុតមួយ ហើយអាចចាប់ពីការឈឺពោះរហូតដល់ឆក់ និងខូចសរីរាង្គក្នុងរយៈពេលតែប៉ុន្មានម៉ោងប៉ុណ្ណោះ។
មូលហេតុទូទៅបំផុតចំនួនបីនៃជំងឺរលាកលំពែងស្រួចស្រាវគឺការទទួលទានគ្រឿងស្រវឹងយូរ ការរំខានដល់ការរំលាយអាហារ ជាពិសេសជំងឺលើសជាតិខ្លាញ់ក្នុងឈាម និងការស្ទះបំពង់ទឹកប្រមាត់ដោយសារតែថ្ម។ អ្នកជំងឺជាច្រើន បន្ទាប់ពីការព្យាបាលប្រកបដោយស្ថេរភាព ត្រឡប់ទៅទម្លាប់ផឹកស្រា ឬបញ្ឈប់ការព្យាបាល ដែលនាំឱ្យមានការកើតឡើងវិញម្តងហើយម្តងទៀត និងការខូចខាតលំពែងរ៉ាំរ៉ៃ ជំងឺរលាកលំពែង ការឆ្លងមេរោគ និងផលវិបាកដ៏គ្រោះថ្នាក់ដូចជាជំងឺទឹកនោមផ្អែម ជំងឺរំលាយអាហារ និងកង្វះអាហារូបត្ថម្ភ។
មានករណីធ្ងន់ធ្ងរដែលការធ្វើតេស្តឈាមបង្ហាញពីការបំបែក ស្រទាប់ខាងលើមានជាតិខ្លាញ់ពណ៌ស ស្រទាប់ខាងក្រោមគឺជាឈាម។ សារធាតុរាវលំពែងដែលហូរចេញមកមានសភាពក្រាស់ និងមានក្លិនស្អុយ ដោយសារជំងឺ necrosis និងការឆ្លងធ្ងន់ធ្ងរ។ ករណីបែបនេះទាមទារឱ្យមានការសង្គ្រោះយូរ ការធ្វើអន្តរាគមន៍ដើម្បីបង្ហូរសារធាតុរាវរលាក សូម្បីតែការវះកាត់ ហើយការព្យាករណ៍សម្រាប់ការរស់រានមានជីវិតគឺអន់ណាស់។
វេជ្ជបណ្ឌិតព្រមានថា ជំងឺរលាកលំពែងស្រួចស្រាវមិនត្រឹមតែជាផលវិបាកផ្ទាល់នៃជាតិអាល់កុលប៉ុណ្ណោះទេ ប៉ុន្តែក៏ជាសញ្ញាដែលបង្ហាញថាប្រព័ន្ធរំលាយអាហារ និងមេតាបូលីសត្រូវបានផ្ទុកលើសទម្ងន់យ៉ាងធ្ងន់ធ្ងរ។ អ្នកដែលមានរោគសញ្ញានៃការឈឺចាប់ epigastric រាលដាលដល់ខ្នង, ចង្អោរ, ហើមពោះ, បាត់បង់ចំណង់អាហារជាពិសេសអ្នកដែលផឹកស្រាជាទៀងទាត់ឬមាន dyslipidemia ត្រូវទៅមន្ទីរពេទ្យឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបានដើម្បីពិនិត្យនិងព្យាបាលទាន់ពេលវេលា។
ក្នុងការព្យាបាលជំងឺរលាកលំពែងស្រួចស្រាវ ពេលវេលាមានសារៈសំខាន់ណាស់។ ការធ្វើរោគវិនិច្ឆ័យ និងការធ្វើអន្តរាគមន៍មុននេះ ឱកាសនៃការរស់រានមានជីវិតកាន់តែច្រើន។ ការពន្យារពេលត្រឹមតែពីរបីម៉ោងអាចបណ្តាលឱ្យខូចខាតដែលមិនអាចត្រឡប់វិញបាន។
ប្រភព៖ https://baodautu.vn/tin-moi-y-te-ngay-206-dau-hieu-canh-bao-ung-thu-dai-trang-d308751.html



![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh ធ្វើជាអធិបតីកិច្ចប្រជុំគណៈកម្មាធិការដឹកនាំជាតិស្តីពីសមាហរណកម្មអន្តរជាតិ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/26/9d34a506f9fb42ac90a48179fc89abb3)


![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh ទទួលនាយកប្រតិបត្តិ Samsung Electronics](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/26/373f5db99f704e6eb1321c787485c3c2)

![[រូបថត] ពណ៌ក្រហមដ៏អស្ចារ្យនៃការតាំងពិព័រណ៍ 95 ឆ្នាំនៃទង់បក្សបំភ្លឺផ្លូវមុនពេលបើក](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/27/e19d957d17f649648ca14ce6cc4d8dd4)





















































![[រូបថត] អគ្គលេខាធិកា To Lam ចូលរួមកិច្ចប្រជុំជាមួយសមាជិកសភាជាតិជាច្រើនជំនាន់](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/8/27/a79fc06e4aa744c9a4b7fa7dfef8a266)




























Kommentar (0)