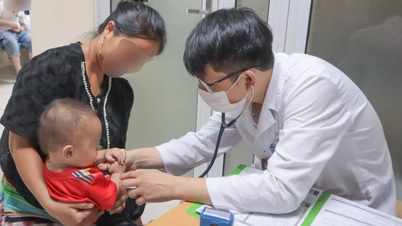
នៅក្នុងវេជ្ជសាស្ត្រទំនើប ការប្តូរសរីរាង្គគឺជាបច្ចេកទេសដ៏សំខាន់មួយ ដោយបើកឱកាសនៃជីវិតសម្រាប់អ្នកជំងឺដែលមានជំងឺសរីរាង្គក្នុងដំណាក់កាលចុងក្រោយ។ ចំពោះកុមារ ការប្តូរសរីរាង្គមិនត្រឹមតែជាការវះកាត់ប៉ុណ្ណោះទេ ប៉ុន្តែក៏ជាដំណើរឆ្ពោះទៅរកជីវិតរស់ឡើងវិញ ត្រឡប់មកកុមារភាព និងអនាគតកាលផងដែរ។
ថ្លើម និងក្រលៀនដែលបានបរិច្ចាគនីមួយៗ មិនត្រឹមតែជាផ្នែកមួយនៃរាងកាយប៉ុណ្ណោះទេ ប៉ុន្តែក៏ជាសេចក្តីស្រឡាញ់ ការលះបង់ និងក្តីសង្ឃឹមផងដែរ។
នៅប្រទេសវៀតណាម មន្ទីរពេទ្យកុមារទី 2 (HCMC) គឺជាមជ្ឈមណ្ឌលប្តូរសរីរាង្គកុមារដំបូងគេនៅភាគខាងត្បូង។ ក្នុងរយៈពេលពីរទសវត្សរ៍កន្លងមកនេះ មន្ទីរពេទ្យបានធ្វើការប្តូរថ្លើមចំនួន 54 ដង និងការប្តូរតម្រងនោមចំនួន 37 ដង។
នៅពីក្រោយតួលេខទាំងនោះមានកុមាររាប់សិបនាក់ដែលបានរួចផុតពីសេចក្តីស្លាប់ ហើយឪពុកម្តាយដែលមិនស្ទាក់ស្ទើរក្នុងការបរិច្ចាគផ្នែកមួយនៃរាងកាយរបស់ពួកគេដើម្បីជួយសង្រ្គោះកូនរបស់ពួកគេ។
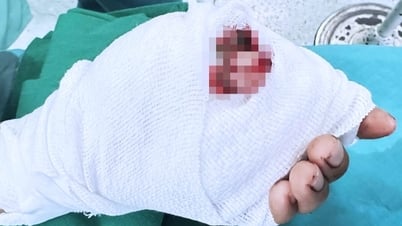
កាលពីមួយឆ្នាំមុន ម្តាយ និងកូនប្រុស HN (អាយុ 28 ឆ្នាំ) និងកូនប្រុសរបស់គាត់ AQ (អាយុ 2 ឆ្នាំ) បានទទួលការប្តូរថ្លើមដ៏ធំមួយ។ Baby Q. គឺជាកូនទីពីររបស់ N. និងប្តីរបស់នាង ហើយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជម្ងឺ biliary atresia ពីកំណើតនៅពេលដែលគាត់មានអាយុជាងមួយខែ។
"ប៉ុន្មានថ្ងៃក្រោយសម្រាល ទារកមានជម្ងឺខាន់លឿង ដំបូងខ្ញុំគិតថាវាជាជម្ងឺខាន់លឿងខាងសរីរវិទ្យា ហើយវានឹងបាត់ទៅវិញក្នុងរយៈពេលពីរបីថ្ងៃ។ ប៉ុន្តែនៅពេលខ្ញុំទៅជួបគ្រូពេទ្យ គាត់បាននិយាយថា វាជាសញ្ញាគ្រោះថ្នាក់ ហើយចាំបាច់ត្រូវបញ្ជូនទៅមន្ទីរពេទ្យកម្រិតខ្ពស់។ បេះដូងរបស់ខ្ញុំធ្លាក់ចុះ" ។
នៅមន្ទីរពេទ្យកុមារទី 2 លទ្ធផលនៃការពិនិត្យបានបង្ហាញថា Q. មាន atresia ទឹកប្រមាត់ពីកំណើត ហើយត្រូវការការវះកាត់ Kasai ដើម្បីសម្អាតបំពង់ទឹកប្រមាត់ និងពន្យារអាយុជីវិតរបស់នាង។ ពេលឮដំណឹងនេះ ម្ដាយក្មេងស្រឡាំងកាំង ហើយបានត្រឹមបិទមុខយំ។
ការ atresia ទឹកប្រមាត់ពីកំណើតមានឧប្បត្តិហេតុ 1/10,000 បណ្តាលឱ្យ cholestasis ដែលក្នុងរយៈពេលយូរនឹងបណ្តាលឱ្យក្រិនថ្លើមនិងខ្សោយថ្លើម។ កុមារដែលមាន atresia ទឹកប្រមាត់ពីកំណើតត្រូវការការវះកាត់ Kasai ក្នុងរយៈពេល 100 ថ្ងៃដំបូងនៃជីវិត។ ប្រសិនបើការវះកាត់ Kasai មិនជោគជ័យ កុមារត្រូវតែធ្វើការប្តូរថ្លើម ដើម្បីទ្រទ្រង់ជីវិត។
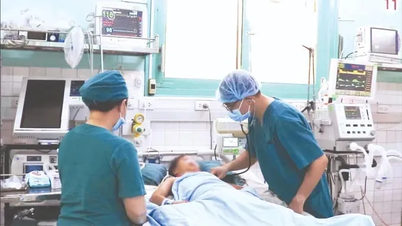
ក្នុងអំឡុងពេលជាច្រើនម៉ោងរង់ចាំនៅមុខបន្ទប់វះកាត់ N. និងស្វាមីរបស់នាងបានត្រឹមតែកាន់ដៃគ្នាអធិស្ឋានប៉ុណ្ណោះ។ ប៉ុន្តែអព្ភូតហេតុមិនបានកើតឡើងទេការវះកាត់មិនបាននាំមកនូវលទ្ធផលរំពឹងទុក។ ឥឡូវនេះ ការប្តូរថ្លើមគឺជាមធ្យោបាយតែមួយគត់សម្រាប់ទារកក្នុងការបន្តរស់នៅ។
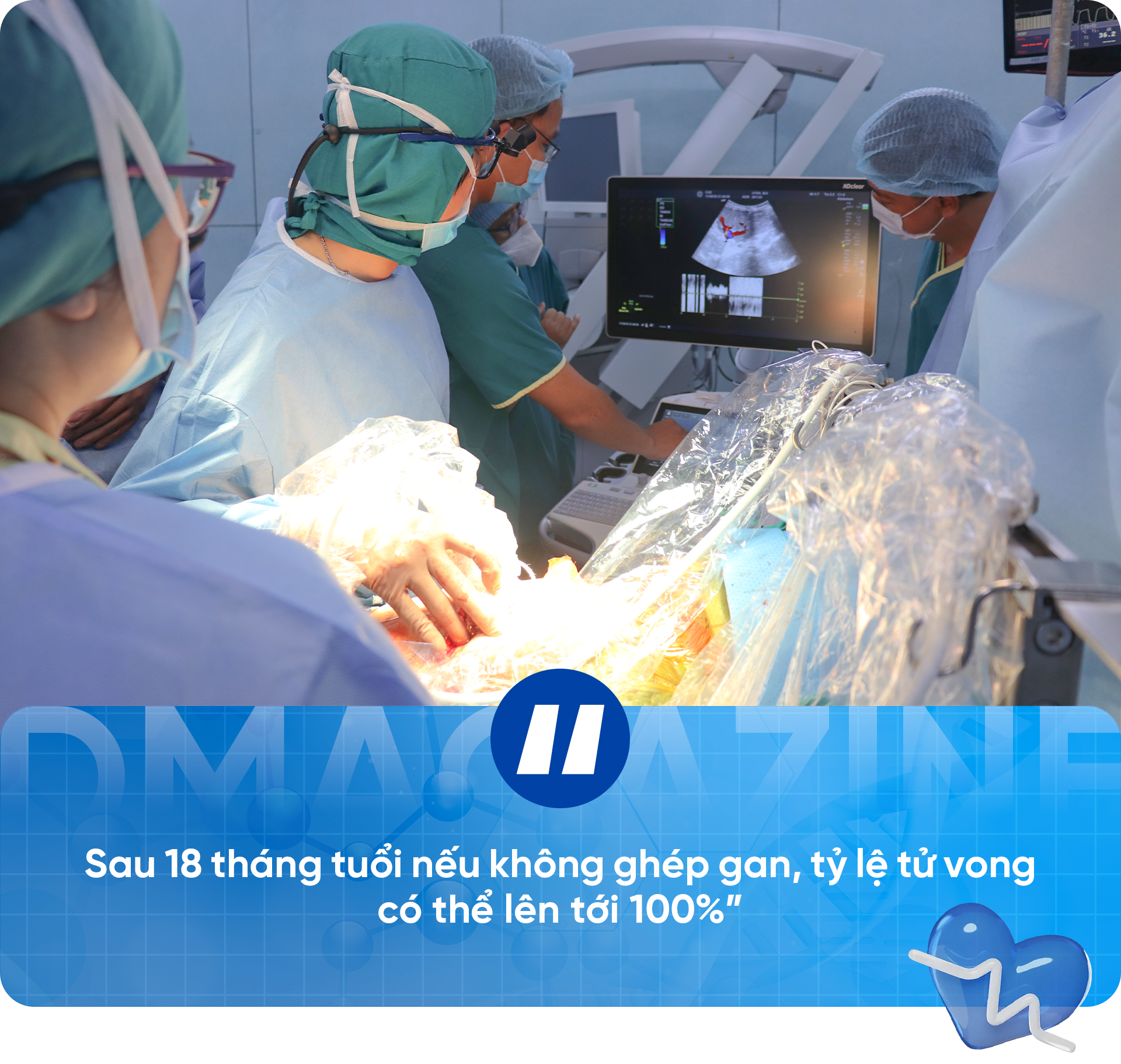
ក្រោយអាយុ១៨ខែ បើមិនធ្វើការវះកាត់ប្តូរថ្លើមទេ អត្រាមរណៈអាចឡើងដល់១០០% សម្តីរបស់គ្រូពេទ្យបានលងបន្លាចនាង N.N. និងប្តីជាច្រើនយប់ ឃើញកូនធំឡើងរាងស្គមស្គាំង សល់ពេលមិនច្រើន ប្តីប្រពន្ធសម្រេចចិត្តបរិច្ចាគថ្លើមជួយកូន ទោះថ្លៃយ៉ាងណាក៏ត្រូវចិញ្ចឹមកូន។
លទ្ធផលតេស្តបានបង្ហាញថា ម្តាយមានភាពឆបគ្នាខ្លាំង ហើយអាចបរិច្ចាគថ្លើមដល់កូនបាន។ ពេលបានឮលទ្ធផល អ្នកស្រី អិន រំភើបជាខ្លាំង។
ដោយសារតែជំងឺក្រិនថ្លើមធ្ងន់ធ្ងរ Q. ឈឺឥតឈប់ឈរ។ ជាច្រើនដង ការវះកាត់ត្រូវបានគ្រោងទុក ប៉ុន្តែត្រូវពន្យារពេលដោយសារការឆ្លង។ បន្ទាប់ពីអស់សង្ឃឹម និងខកចិត្តបីដងរួចមក N. និងស្វាមីបានសម្រេចចិត្តជួលផ្ទះនៅជិតមន្ទីរពេទ្យ ទាំងភាពងាយស្រួលក្នុងការពិនិត្យឡើងវិញ និងរង់ចាំការប្រកាសវះកាត់ថ្លើមឱ្យកូន។
នៅខែកក្កដាឆ្នាំ 2024 គ្រួសារបានទទួលឱកាសដែលមិននឹកស្មានដល់។ មុនពេលប្តូរថ្លើម កុមារបានឆ្លងមេរោគ ហើយត្រូវពន្យារពេលការវះកាត់ ហើយទារក Q. ត្រូវបានជំនួសវិញ។ នៅពេលនោះទារកមានអាយុត្រឹមតែ 15 ខែប៉ុណ្ណោះ។
«ពេលយើងដឹងដំណឹងថាកូនរបស់យើងអាចប្តូរថ្លើមបាន ប្តីខ្ញុំនិងខ្ញុំក៏ប្រញាប់ទៅពេទ្យនៅយប់នោះដើម្បីធ្វើតេស្ត ខ្ញុំមិនហ៊ានសប្បាយចិត្តឆាប់ពេកទេ ខ្លាចខកចិត្តដូចបីដងមុន។
នាងនិយាយថា វាមិនមែនទាល់តែខ្ញុំត្រូវគេរុញចូលបន្ទប់វះកាត់ ទើបខ្ញុំហ៊ានជឿថាកូនខ្ញុំហៀបនឹងត្រូវបានសង្គ្រោះ»។
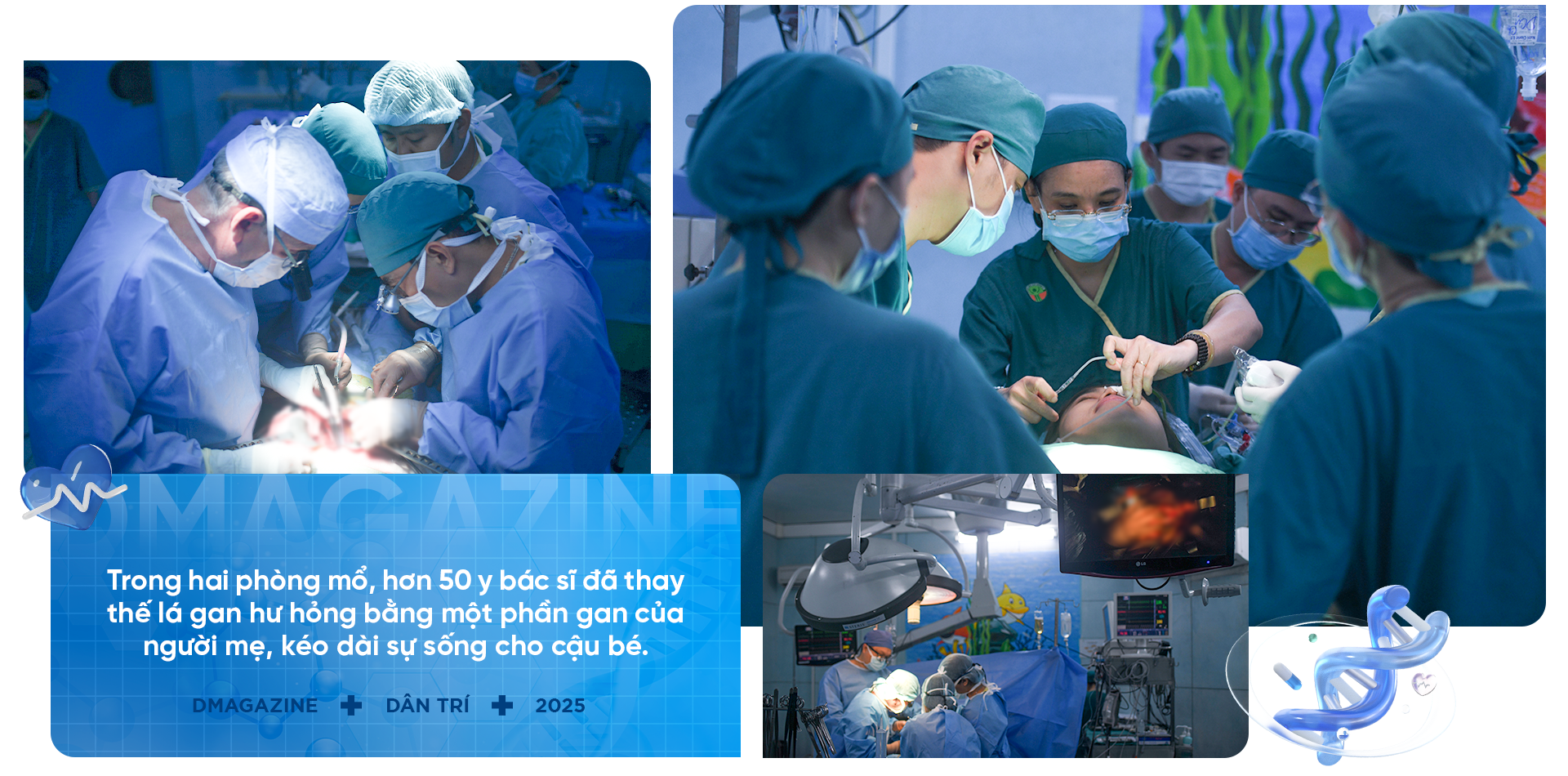
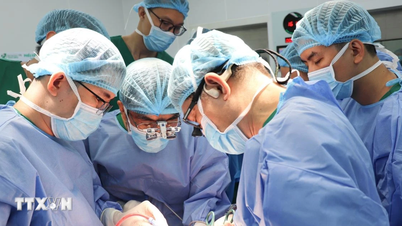
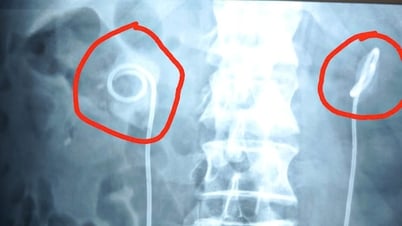
ការវះកាត់មានរយៈពេលជាង 12 ម៉ោង។ នៅក្នុងបន្ទប់វះកាត់ពីរ ក្រុមវេជ្ជបណ្ឌិត និងបុគ្គលិក ពេទ្យ ប្រហែល 50 នាក់បានយកចេញផ្នែកខ្លះនៃថ្លើមរបស់ម្តាយ ដើម្បីជំនួសថ្លើមដែលខូចធ្ងន់ធ្ងររបស់កូនប្រុសគាត់។
ប៉ុន្មានខែក្រោយមក ទោះបីជា Q. ត្រូវបានគេព្យាបាលជាអ្នកជំងឺក្រៅក៏ដោយ ក៏គ្រួសាររបស់ N. នៅតែជួលបន្ទប់មួយក្នុងទីក្រុងហូជីមិញ ដើម្បីពិនិត្យសុខភាពប្រចាំសប្តាហ៍ និងដើម្បីជៀសវាងការទាក់ទងជាមួយមនុស្សជាច្រើននៅជុំវិញពួកគេ។
ថ្ងៃដែលគ្រូពេទ្យប្រកាសថាកូនរបស់នាងចេញពីមន្ទីរពេទ្យ ហើយត្រូវពិនិត្យមួយខែម្តង នាងបានស្រក់ទឹកភ្នែក។ ទឹកភ្នែកនៃសុភមង្គលបានស្រក់ចុះលើមុខម្តាយវ័យក្មេង។
ឥឡូវនេះ ទារក AQ មានអាយុជាងពីរឆ្នាំ រាងពងក្រពើ ភ្នែករបស់គាត់លែងលឿងដោយសារជំងឺ។ ផ្នែកមួយនៃថ្លើមរបស់ម្តាយគាត់នៅក្នុងខ្លួនរបស់គាត់នៅតែដំណើរការបានល្អ។ ក្រៅពីបានលេបថ្នាំប្រឆាំងការបដិសេធជារៀងរាល់ថ្ងៃ ក្មេងប្រុសមានការវិវឌ្ឍជាធម្មតា សកម្មដូចក្មេងដទៃទៀតដែលមានសុខភាពល្អគ្រប់អាយុ។
ម្តាយវ័យក្មេងបាននិយាយដោយរីករាយថា "ការឈឺចាប់ទាំងអស់ ថ្ងៃងងឹតគឺនៅពីក្រោយយើង។ សំណាងល្អ កូនរបស់ខ្ញុំបានរកឃើញជីវិត។
អស់រយៈពេលជាង 10 ឆ្នាំមកហើយ ដែលធ្វើការនៅនាយកដ្ឋានថ្លើម និងប្តូរថ្លើម លោកវេជ្ជបណ្ឌិត Tran Thanh Tri ជាប្រធាននាយកដ្ឋាន មិនដែលឈប់បារម្ភពីកុមារដែលមានស្បែកលឿងខ្មៅ ក្បាលពោះធំ និងកំពុងចុះខ្សោយបន្តិចម្តងៗ ដោយសារជំងឺខ្សោយថ្លើម និងក្រិនថ្លើមដំណាក់កាលចុងក្រោយ។ សម្រាប់កុមារទាំងនេះ ការប្តូរថ្លើមគឺជាវិធីសាស្រ្តតែមួយគត់ដើម្បីជួយពួកគេបន្តការរស់នៅ។
លោកវេជ្ជបណ្ឌិត Tri មានប្រសាសន៍ថា "នៅនាយកដ្ឋាន តម្រូវការប្តូរថ្លើមត្រូវបានប៉ាន់ប្រមាណថាមានពី 30-50 ករណីក្នុងមួយឆ្នាំ។ បច្ចុប្បន្ននេះ តម្រូវការប្តូរថ្លើមកំពុងកើនឡើង ហើយប្រភពនៃសរីរាង្គដែលបានបរិច្ចាគគឺមិនគ្រប់គ្រាន់ទេ" ។
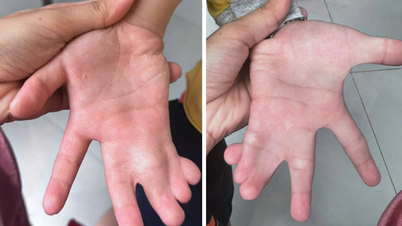
មិនដូចកុមារដែលមានជំងឺខ្សោយថ្លើមទេ កុមារដែលមានជំងឺខ្សោយតម្រងនោមមានវិធីព្យាបាលបែបអភិរក្សជាច្រើនទៀតដូចជា ការលាងឈាម ឬការលាងឈាមតាមរន្ធគូថជាដើម។ ទោះជាយ៉ាងណាក៏ដោយ ការវះកាត់ប្តូរក្រលៀននៅតែជាវិធីសាស្រ្តដ៏ប្រសើរបំផុត ដើម្បីជួយកុមារទាំងនេះឱ្យរស់នៅក្នុងជីវិតធម្មតា ដោយមិនចាំបាច់ភ្ជាប់ទៅនឹងម៉ាស៊ីន ឬគ្រែមន្ទីរពេទ្យ។
លោកវេជ្ជបណ្ឌិត Phan Tan Duc ប្រធាននាយកដ្ឋានរោគប្រមាត់ និងប្រព័ន្ធទឹកនោម មានប្រសាសន៍ថា មន្ទីរកំពុងព្យាបាលកុមារចំនួន ៤០នាក់ ដែលមានជំងឺខ្សោយតម្រងនោមដំណាក់កាលចុងក្រោយ។
គាត់ចងចាំកុមារដែលមានជំងឺ hyperparathyroidism ដែលត្រូវបានព្យាបាលនៅក្នុងនាយកដ្ឋាន។ នៅអាយុ 16 ឆ្នាំជំនួសឱ្យការទៅសាលារៀនឬចូលរួមក្នុងសកម្មភាពសប្បាយជាមួយមិត្តភក្តិកុមារត្រូវចំណាយពេល 4 ឆ្នាំលើការលាងឈាម។
Hyperparathyroidism បណ្តាលឱ្យមានកំណកកំបោរធ្ងន់ធ្ងរនៃសរសៃឈាម និងក្រលៀនចាស់ៗ បណ្តាលឱ្យឈឺចាប់រហូតដល់មិនអាចដើរបាន។
សម្រាប់គ្រួសារខ្ញុំ រាល់ថ្ងៃគឺជាការប្រយុទ្ធ។ សម្រាប់ខ្ញុំ ការក្រោកដើរបានក្លាយជាសុបិនដែលហាក់ដូចជាសាមញ្ញ ប៉ុន្តែឆ្ងាយ។
នៅក្នុងបរិបទនោះ ការប្តូរតំរងនោមត្រូវបានណែនាំថាជា "អ្នកសង្គ្រោះ" តែមួយគត់។ ការវះកាត់បានជោគជ័យ។ ដោយសារមិនអាចដើរដោយខ្លួនឯងបាន គាត់អាចក្រោកឈរ និងដើរបានធម្មតាបន្ទាប់ពីប្តូរ។ វាមិនត្រឹមតែជាការផ្លាស់ប្តូររាងកាយប៉ុណ្ណោះទេ ប៉ុន្តែក៏ជា "ការកើតជាថ្មី" ដែលផ្តល់ឱ្យគាត់នូវភាពក្មេងខ្ចីដែលជំងឺនេះបានប្លន់។
សម្រាប់លោកវេជ្ជបណ្ឌិត ឌឹក នេះជាករណីព្យាបាលដ៏គួរអោយចាប់អារម្មណ៍មួយ ព្រោះប្រសិទ្ធភាពនៃការប្តូរក្រលៀនគឺប្រសើរជាងការរក្សាការលាងឈាម ឬបន្សុទ្ធឈាម ដែលលែងមានប្រសិទ្ធភាព។ ប៉ុន្តែសំខាន់ជាងនេះទៅទៀត រឿងនេះក៏ឆ្លុះបញ្ចាំងពីការពិតធំជាងនេះផងដែរ៖ តម្រូវការសម្រាប់ការប្តូរសរីរាង្គកុមារនៅក្នុងប្រទេសវៀតណាមកំពុងកើនឡើង ខណៈដែលប្រភពនៃសរីរាង្គមានកម្រិតខ្លាំង។
បច្ចុប្បន្ននេះ ការប្តូរសរីរាង្គកុមារភាគច្រើននៅតែពឹងផ្អែកលើម្ចាស់ជំនួយដែលនៅរស់ ជាធម្មតាឪពុកម្តាយ។ សរីរាង្គពីអ្នកផ្តល់ជំនួយខួរក្បាល ជាពិសេសកុមារដែលស្លាប់ខួរក្បាលគឺខ្វះខាតខ្លាំងណាស់។
“មិនដូចថ្លើម ដែលនៅតែអាចអភិវឌ្ឍជាធម្មតានៅក្នុងអ្នកបរិច្ចាគ និងអ្នកទទួល បន្ទាប់ពីត្រូវបានកាត់ និងប្តូរសរីរាង្គ តម្រងនោមមិនមានសមត្ថភាពនេះទេ។
ទន្ទឹមនឹងនេះ ទំហំតម្រងនោមរបស់មនុស្សពេញវ័យ និងកុមារគឺខុសគ្នា ដូច្នេះការប្តូរសរីរាង្គពីមនុស្សពេញវ័យទៅកុមារនឹងមានការលំបាកជាក់លាក់។ បើប្រើសរីរាង្គពីកុមារទៅប្តូរទៅកូននឹងកាន់តែស្រួល។ ទោះជាយ៉ាងនេះក្តី ច្បាប់មិនអនុញ្ញាតឱ្យមនុស្សអាយុក្រោម 18 ឆ្នាំបរិច្ចាគសរីរាង្គនោះទេ” វេជ្ជបណ្ឌិត ឌឹក បានចែករំលែក។
នៅមន្ទីរពេទ្យកុមារទី 2 កុមារ 96% បានទទួលការប្តូរថ្លើម និងក្រលៀនពីឪពុកម្តាយ ឬសាច់ញាតិឈាមរបស់ពួកគេ។ មានតែ 4 ករណីប៉ុណ្ណោះដែលបានទទួលការប្តូរសរីរាង្គពីអ្នកបរិច្ចាគខួរក្បាល។
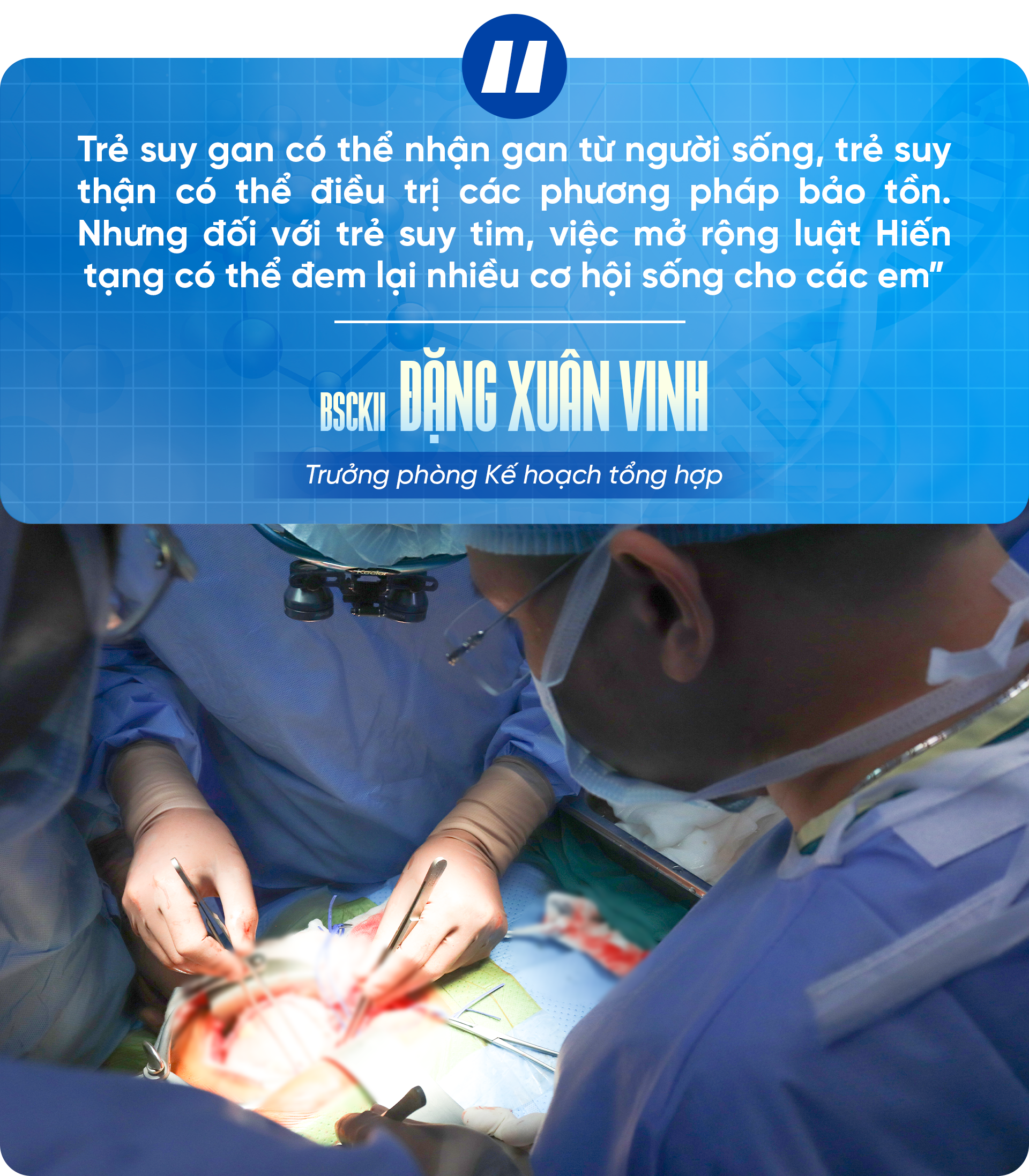
យោងតាមលោកវេជ្ជបណ្ឌិត Dang Xuan Vinh ប្រធាននាយកដ្ឋានផែនការទូទៅ តម្រូវការសម្រាប់ការប្តូរសរីរាង្គនៅក្នុងប្រទេសរបស់យើងកំពុងកើនឡើង ខណៈដែលប្រភពនៃការបរិច្ចាគពីអ្នកស្លាប់ខួរក្បាលមិនទាន់បំពេញតម្រូវការ។
ទោះជាយ៉ាងណាក៏ដោយ ច្បាប់បរិច្ចាកសរីរាង្គបច្ចុប្បន្នរបស់វៀតណាមមិនអនុញ្ញាតឱ្យមនុស្សអាយុក្រោម 18 ឆ្នាំបរិច្ចាគសរីរាង្គឡើយ។ ក្រសួងសុខាភិបាល ក៏បានស្នើឲ្យរដ្ឋសភាបន្តសិទ្ធិបរិច្ចាកសរីរាង្គដល់អ្នកស្លាប់ខួរក្បាលអាយុក្រោម១៨ឆ្នាំ។
អ្នកជំនាញទាំងអស់ជឿថា ប្រសិនបើច្បាប់ត្រូវបានកែសម្រួលឆាប់ៗ ដើម្បីអនុញ្ញាតឱ្យមនុស្សអាយុក្រោម 18 ឆ្នាំបរិច្ចាគសរីរាង្គបន្ទាប់ពីខួរក្បាលស្លាប់នោះ ប្រភពនៃសរីរាង្គសម្រាប់អ្នកជំងឺកុមារនឹងកាន់តែមានច្រើន បើកឱកាសឱ្យកុមាររាប់រយនាក់រស់នៅខ្សោយថ្លើម ខ្សោយតម្រងនោម ជាពិសេសជំងឺខ្សោយបេះដូងដែលកំពុងរង់ចាំដោយនឿយហត់។
វេជ្ជបណ្ឌិតបានសង្កត់ធ្ងន់ថា "កុមារដែលមានជំងឺខ្សោយថ្លើមអាចទទួលបានថ្លើមពីអ្នកបរិច្ចាគដែលនៅរស់ ហើយកុមារដែលមានជំងឺខ្សោយតម្រងនោមអាចទទួលបានការព្យាបាលបែបអភិរក្ស។
មន្ទីរពេទ្យកុមារទី 2 ដែលពីមុនជាមន្ទីរពេទ្យហ្គ្រេល ត្រូវបានបង្កើតឡើងក្នុងឆ្នាំ 1879 ហើយត្រូវបានសាងសង់ និងគ្រប់គ្រងដោយជនជាតិបារាំង។ បន្ទាប់ពីការរំដោះភាគខាងត្បូងទាំងស្រុង មន្ទីរពេទ្យនេះត្រូវ បានរដ្ឋាភិបាល កាន់កាប់ ដោយប្តូរឈ្មោះជាមន្ទីរពេទ្យកុមារទី២ ហើយជាផ្លូវការក្លាយជាកន្លែងព្យាបាលកុមារចុងក្រោយនៅតំបន់ភាគខាងត្បូង។
ចាប់តាំងពីបង្កើតឡើងមក មន្ទីរពេទ្យគឺជាមន្ទីរពេទ្យកុមារឯកទេសមួយ។ បច្ចេកទេសថ្មីជាច្រើននៃពេទ្យកុមារត្រូវបានអនុវត្តជាលើកដំបូងនៅមន្ទីរពេទ្យកុមារទី 2 ដែលគួរឱ្យកត់សម្គាល់បំផុតគឺការប្តូរសរីរាង្គ។
មជ្ឈមណ្ឌលព្យាបាលតាមបច្ចេកវិទ្យាខ្ពស់ គឺជាមូលដ្ឋានគ្រឹះសម្រាប់ការបង្កើត និងអភិវឌ្ឍមជ្ឈមណ្ឌលវះកាត់កុមារ និងការថែទាំយ៉ាងយកចិត្តទុកដាក់ មជ្ឈមណ្ឌលប្តូរសរីរាង្គកុមារសម្រាប់កុមារទាំងអស់ ជាពិសេសនៅតាមខេត្ត/ក្រុងនៃតំបន់ភាគខាងត្បូង។
ចែករំលែកបន្ថែម លោកវេជ្ជបណ្ឌិត Vinh មានប្រសាសន៍ថា មន្ទីរពេទ្យកុមារទី ២ កំពុងប្រញាប់ប្រញាល់បញ្ចប់អគារព្យាបាលតាមបច្ចេកវិទ្យាខ្ពស់នៃមជ្ឈមណ្ឌលប្តូរសរីរាង្គ ដើម្បីដាក់ឱ្យដំណើរការនៅឆ្នាំ ២០២៦។
នៅពេលដែលមជ្ឈមណ្ឌលនេះចូលដំណើរការ មន្ទីរពេទ្យនឹងវិនិយោគលើការអភិវឌ្ឍធនធានមនុស្ស បរិក្ខារស្របគ្នា ... ក្រៅពីបច្ចេកទេសប្តូរតម្រងនោម ថ្លើម និងកោសិកាដើមដែលត្រូវបានអនុវត្តដោយជោគជ័យ មន្ទីរពេទ្យក៏ខិតខំធ្វើជាម្ចាស់នៃបច្ចេកទេសប្តូរសរីរាង្គថ្មីៗមួយចំនួនផងដែរ។
ការប្តូរសរីរាង្គកុមារមិនត្រឹមតែជាបច្ចេកទេសវេជ្ជសាស្រ្ដប៉ុណ្ណោះទេ ប៉ុន្តែក៏ជាដំណើរនៃក្ដីស្រឡាញ់ ការចែករំលែក និងក្ដីសង្ឃឹមផងដែរ។ ថ្លើម និងក្រលៀនដែលបានបរិច្ចាគនីមួយៗ មិនត្រឹមតែជួយសង្គ្រោះជីវិតប៉ុណ្ណោះទេ ប៉ុន្តែថែមទាំងផ្តល់មកវិញនូវកុមារភាព និងអនាគតរបស់កុមារផងដែរ។
ប៉ុន្តែដើម្បីឱ្យមានអព្ភូតហេតុទាំងនេះកាន់តែច្រើន យើងត្រូវការការគាំទ្រពីសង្គមទាំងមូល ចាប់ពីគោលនយោបាយច្បាប់ រហូតដល់ការយល់ដឹងជាសាធារណៈ។ ដោយសារតែនៅពេលដែលប្រភពនៃសរីរាង្គបរិច្ចាកមានច្រើននោះ ឱកាសនៃជីវិតពិតជានឹងកើនឡើងដល់កុមាររាប់រយនាក់ដែលកំពុងរង់ចាំការកើតជាថ្មី។
រូបភាព៖ មន្ទីរពេទ្យកុមារ ២
ខ្លឹមសារ៖ Dieu Linh
រចនា៖ ទួន ង៉ៀ
០៨/២៦/២០២៥ - ០៦:៤៧
ប្រភព៖ https://dantri.com.vn/suc-khoe/hon-hai-thap-ky-ghep-tang-tre-em-viet-tiep-nhung-trang-tuoi-tho-dang-do-20250825170836595.htm











![[រូបថត] ហាណូយ៖ អាជ្ញាធរខិតខំជម្នះឥទ្ធិពលនៃភ្លៀងធ្លាក់ខ្លាំង](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/26/380f98ee36a34e62a9b7894b020112a8)



![[រូបថត] លំហវប្បធម៌ចម្រុះពណ៌នៅក្នុងការតាំងពិព័រណ៍ "៨០ឆ្នាំនៃដំណើរនៃឯករាជ្យ-សេរីភាព-សុភមង្គល"](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/26/fe69de34803e4ac1bf88ce49813d95d8)




















































































Kommentar (0)