Seltene Fälle
Als sie ungewöhnliche Symptome bemerkte, suchte sie mehrere Krankenhäuser in Ho-Chi-Minh-Stadt auf, um sich untersuchen zu lassen. Einige diagnostizierten eine Darmerkrankung, doch Medikamente konnten ihren Zustand nicht verbessern. Anschließend ging sie zur Untersuchung ins Tam Anh General Hospital in Ho-Chi-Minh-Stadt.
Am 20. November erklärte Dr. Nguyen Hoang Duc, Leiter der Abteilung für Urologie am Zentrum für Urologie, Nephrologie und Andrologie, die Ergebnisse der Computertomographie (CT) hätten einen Tumor im Mark der linken Nebenniere des Patienten mit einem Durchmesser von 10 cm gezeigt – das entspricht der Größe einer Niere. Nebennierenmarkkrebs macht nur etwa 10 % der Phäochromozytom-Fälle aus. Tumoren ab 4 cm Durchmesser sind tendenziell bösartiger.
„Dies ist ein seltener Fall. Denn ein Phäochromozytom führt dazu, dass die endokrinen Substanzen dieser Drüse abnormal ausgeschüttet werden, was zu typischen Symptomen wie Bluthochdruck, Fettleibigkeit und Hirsutismus führt. Obwohl die Testergebnisse bei diesem Patienten viele endokrine Störungen zeigten, gab es keine klinischen Manifestationen, sodass es schwierig war, die Krankheit zu erkennen“, sagte Dr. Duc.
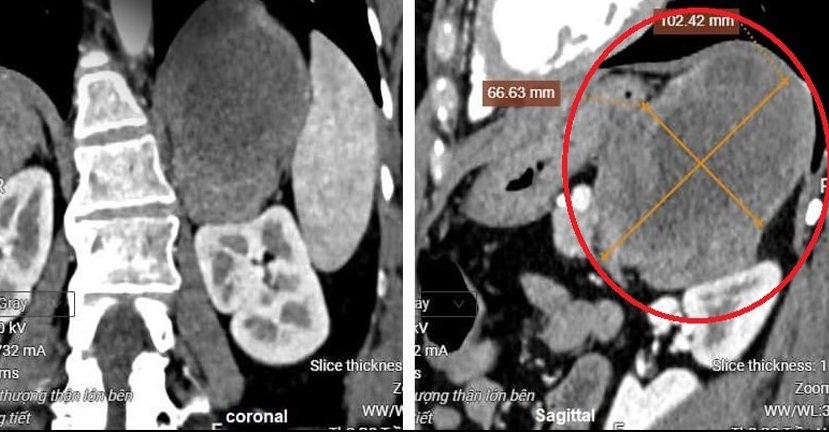
Seltener großer Tumor mit einer Größe von 10 cm
Große Tumore stellen bei endoskopischen Operationen viele Herausforderungen dar.
Dr. Duc sagte, dass bei Frau L. eine laparoskopische Operation zur Entfernung der linken Nebenniere durchgeführt werden sollte, um das Risiko einer Tumorblutung oder -kompression, die andere Organe schädigen könnte, zu vermeiden. Die Herausforderung für das Operationsteam bestand darin, dass der Tumor zu groß war. Laparoskopische Operationen werden bei Nebennierentumoren angewendet, jedoch nur bei Tumoren unter 6 cm. In der Weltliteratur sind auch selten Fälle verzeichnet, in denen Nebennierenmarktumoren über 10 cm vollständig laparoskopisch entfernt wurden; oft ist eine offene Operation erforderlich. Wenn jedoch die gesamte Operation laparoskopisch durchgeführt werden kann, ist dies für den Patienten besser, da es weniger Schmerzen, eine schnellere Genesung und weniger Komplikationen wie Darmlähmungen gibt als bei einer offenen Operation.
Ein Risiko dieser Operation besteht darin, dass die Entfernung des Tumors leicht zu einem plötzlichen Blutdruckanstieg und damit zu einem Schlaganfall führen kann. Um Blutdruck und Blutverlust während der Operation unter Kontrolle zu halten, berechnet der Arzt sorgfältig die geeignete Narkosedosis und überwacht den Patienten während der gesamten Operation genau.
Laut Dr. Duc besteht die erste Möglichkeit darin, eine endoskopische Operation durchzuführen, bei der versucht wird, die Blutgefäße zu kontrollieren und den gesamten Tumor zu entfernen. Wenn dies jedoch fehlschlägt, ist eine offene Operation erforderlich.
Mithilfe eines modernen endoskopischen Operationssystems kontrollieren Ärzte aktiv die Blutgefäße. Die Trennung von Tumoren von umliegenden Organen ist einfacher, ohne benachbarte Organe wie Nieren, Milz und Bauchspeicheldrüse zu beschädigen. Nach mehr als drei Stunden endoskopischer Operation wurde der Tumor durch einen kleinen Einschnitt in der Bauchdecke vollständig entfernt.
Drei Tage nach der Operation konnte sich Frau L. wieder problemlos und schmerzfrei bewegen und wurde aus dem Krankenhaus entlassen. Die verbleibende rechte Nebenniere wird die Hormonausschüttung erhöhen, um die Entfernung der linken Nebenniere auszugleichen. Die meisten Patienten leiden nicht an einer Nebenniereninsuffizienz, müssen aber engmaschig von einem Endokrinologen überwacht werden, um bei Hormonmangel eine Hormonsubstitution durchführen zu können.
Doktor Duc sagte, dass der bösartige Tumor nach der Operation weder in andere Organe eingedrungen sei noch Metastasen gebildet habe, die Wahrscheinlichkeit eines lokalen Rezidivs jedoch hoch sei. Derzeit ist die Hauptbehandlung von Nebennierenkrebs eine Operation. Strahlen- oder Chemotherapie spielen keine Rolle. Daher müssen die Patienten aktiv überwacht werden, um eine frühzeitige Erkennung und eine erneute Operation zu gewährleisten, falls der Tumor erneut auftritt.
[Anzeige_2]
Quellenlink



![[Foto] Premierminister Pham Minh Chinh trifft sich mit dem Sprecher des neuseeländischen Parlaments Gerry Brownlee](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/28/cec2630220ec49efbb04030e664995db)
![[Foto] Generalsekretär To Lam überreicht Genossen Phan Dinh Trac das 45-jährige Parteimitgliedsabzeichen](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/28/e2f08c400e504e38ac694bc6142ac331)
![[Foto] Generalsekretär To Lam nimmt an der Eröffnungszeremonie der National Achievements Exhibition teil](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/28/d371751d37634474bb3d91c6f701be7f)
![[Foto] Das Politbüro arbeitet mit dem Ständigen Ausschuss des Parteikomitees der Provinz Cao Bang und dem Parteikomitee der Stadt Hue zusammen](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/28/fee8a847b1ff45188749eb0299c512b2)

![[Foto] Am 2. September weht in Frankreich die rote Flagge mit dem gelben Stern](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/28/f6fc12215220488bb859230b86b9cc12)
























































































Kommentar (0)