В настоящее время многие пациенты нуждаются в трансплантации органов и регистрируются для трансплантации органов в 108-м Центральном военном госпитале в частности, и в больницах по всей стране в целом.
Г-жа ХТТ (45 лет, Анзянг ) только что пожертвовала часть своей печени пациентке Л.Д.А. (62 года, Тхыонг Тин). Пациент, которому пересадили печень, — брат мужа г-жи Т.
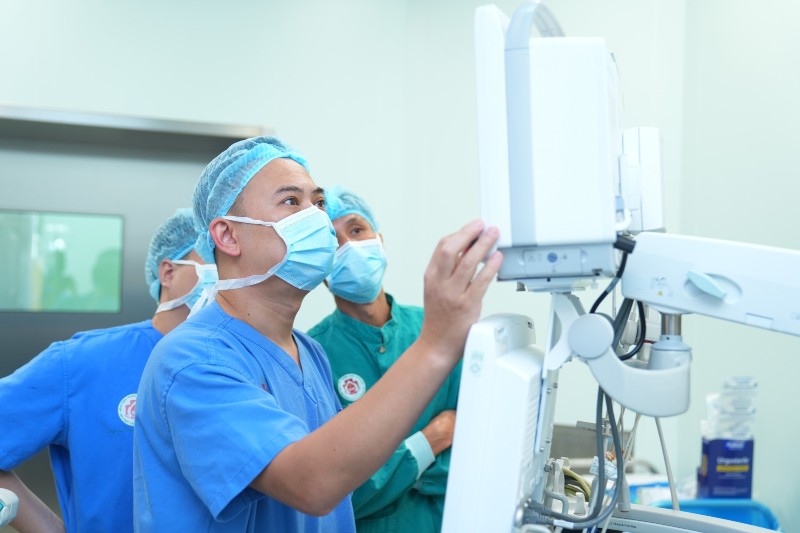 |
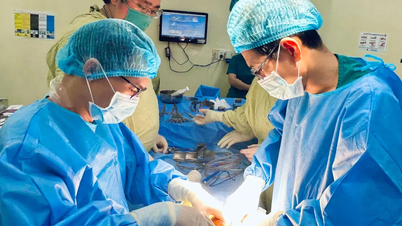
| Врачи 108-го Центрального военного госпиталя проводят операцию по пересадке печени пациенту. |
Пациентка Л.Д.А. болеет гепатитом В в течение 10 лет. В марте 2024 года пациентка обратилась на профилактический осмотр, и в районной больнице ей случайно поставили диагноз «цирроз» с подозрением на опухоль печени.
У пациента диагностированы мультифокальные опухоли печени, на фоне хронического гепатита В наблюдается гепатоцеллюлярная карцинома. В апреле 2024 года пациенту выполнена ТАХЭ (эмболизация артерий) наибольшего образования в 108 Центральном военном госпитале.
Доктор Ву Ван Куанг, заместитель заведующего отделением хирургии печени и поджелудочной железы 108-го Центрального военного госпиталя, сообщил, что состояние пациента соответствует раку печени, определяемому Миланом, поэтому трансплантация является оптимальной.
В семье пациента Д.А. только у пациента Т. (золовки) после забора правой печени объем печени был оценен как достаточный для реципиента, а оставшаяся левая часть печени обеспечивала функцию донора.
Вспоминая момент, когда она приняла решение пожертвовать свою печень брату мужа, г-жа Т. поделилась: «Услышав объявление врача о его состоянии и оптимальном методе лечения, все члены нашей семьи, от детей до братьев и сестёр, вызвались пожертвовать ему свою печень».
Однако после обследования всех членов семьи, только у меня оказалась подходящая группа крови и иммунитет. В тот момент я не знала, как поддержать его и помочь. И из жалости к нему я решила пожертвовать ему свою печень.
В конце июня 2024 года врачи 108-го Центрального военного госпиталя провели трансплантацию печени пациенту Д.А. от г-жи Т. Трансплантация прошла гладко.
Согласно исследованиям, проведенным по всему миру , а также опыту более 200 операций по пересадке печени от живых доноров в 108-м Центральном военном госпитале, донор безопасен, у него низкий процент осложнений, и после выписки из госпиталя он полностью здоров.
После трансплантации реципиенту и донору печени был обеспечен особый уход. Донор печени был выписан из больницы через 7 дней после трансплантации. Г-жа Т. вернулась к нормальной жизни, функция печени достигла нормальных показателей, а оставшийся объём левой печени после трансплантации увеличился на 100%.
В настоящее время общее состояние здоровья реципиента стабильное, функция печени хорошая, аппетит хороший, он может нормально ходить.
В настоящее время многие пациенты нуждаются в трансплантации органов и регистрируются для трансплантации органов в 108-м Центральном военном госпитале в частности, и в больницах по всей стране в целом.
Однако спрос на трансплантацию органов высок, а источник донорских органов крайне мал, поэтому список пациентов, ожидающих трансплантации, становится все длиннее.
Для дальнейшего расширения донорства органов и тканей, помогающего спасти жизни многих пациентов, необходимо участие всего сообщества и общества. История г-жи ХТТ, пожертвовавшей свою печень брату мужа, — это не только яркий пример семейной любви и сострадания, но и благородный акт донорства органов ради спасения жизней.
Что касается донорства и трансплантации органов во Вьетнаме, то, по данным Национального координационного центра по трансплантации органов человека, в 2023 году число людей, получивших трансплантацию органов во Вьетнаме, составит 1000, что сделает страну страной с наибольшим количеством реципиентов органов в Юго-Восточной Азии.
Однако большинство реципиентов получили органы от живых доноров, в то время как только 12 получили органы от доноров со смертью мозга.
Доцент, доктор Донг Ван Хе, заместитель директора больницы «Дружба Вьет Дык», директор Национального координационного центра по трансплантации органов человека, сообщил, что частота донорства органов от людей со смертью мозга во Вьетнаме составляет всего 0,15 человека на миллион человек, что является 38-м местом в мире, в то время как в мире этот показатель составляет 50 человек на миллион человек. Это свидетельствует о том, что число людей, жертвующих органы после смерти мозга во Вьетнаме, очень мало.
Потребность в трансплантации органов очень высока, но из-за нехватки органов от доноров со смертью мозга органы приходится брать у живых доноров. Тем не менее, нам всё ещё нужно больше органов от людей со смертью мозга или сердца, поскольку человек со смертью мозга или сердца может пожертвовать 8 органов (2 почки, 2 печени, 2 лёгких, сердце, поджелудочную железу, а также роговицу глаза и т.д.).
Живому человеку можно пересадить только один орган, а некоторые органы, например, сердце, никогда не могут быть извлечены; кроме того, после донорства органов существуют риски для здоровья донора.
По словам доцента Нгуен Тхи Ким Тиен, президента Вьетнамской ассоциации донорства органов и тканей, основной сложностью при регистрации для донорства органов по-прежнему является убеждение людей, что они должны умереть, сохранив свое тело нетронутым, и они боятся прикасаться к телам своих близких после смерти; они боятся навредить своим семьям; и они не рассматривают донорство органов как культуру, ответственность или сострадание к обществу.
В коммуникационной деятельности, распространяя идею о том, что благотворительность — это навсегда, агентствам необходимо определить целевую аудиторию, чтобы использовать различные методы коммуникации. «Коммуникация не должна ограничиваться только сообщениями об успешных трансплантациях органов», — отметила г-жа Тьен.
Кроме того, у людей по-прежнему возникают трудности с регистрацией для донорства органов, необходимы простые и доступные инструкции для людей.
Также необходимо скорректировать действующие правовые нормы, чтобы расширить возможности донорства органов после смерти мозга, такие как условия донорства органов после смерти; возраст донора органов (в настоящее время старше 18 лет), режим для доноров органов и их семей; финансовый механизм расходов и выплат за донорство, трансплантацию и послеоперационный период.
По словам г-жи Тьен, правовые нормы некоторых стран мира не предусматривают процедуры регистрации донорства органов, а следуют принципу вывода как само собой разумеющемуся.
После смерти мозга донорство органов осуществляется с согласия семьи (в некоторых странах согласие семьи не требуется); в водительских правах имеется символ, указывающий на согласие на донорство органов после смерти.
Семьи могут подать заявление об отказе от донорства только по особым причинам. Условием для донорства органов является возраст старше 13 лет; это правило распространяется как на людей со смертью мозга, так и со смертью сердца. В частности, в США заключённым, приговорённым к смертной казни, и заключённым разрешено регистрироваться для донорства органов после смерти, чтобы увеличить источник донорских органов.
Источник: https://baodautu.vn/hoi-sinh-nho-mot-phan-la-gan-hien-tu-nguoi-than-d220244.html





















![[Видео] Больница Сань Пон награждена медалью за труд первой степени](https://vphoto.vietnam.vn/thumb/402x226/vietnam/resource/IMAGE/2025/8/22/ce0741946f464e95a2030d6bd1da7139)











![[Фото] Президент Лыонг Кыонг посещает специальное политико-художественное телешоу «Золотая возможность»](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/8/22/44ca13c28fa7476796f9aa3618ff74c4)



























































Комментарий (0)